Inleiding
gespleten dikte huidtransplantaten (STSG ‘s) worden routinematig gebruikt om een verscheidenheid aan wonden veroorzaakt door brandwonden, trauma’ s of tumoruitsnijdingen, enz.te bedekken. Door hun betrouwbaarheid en de relatief hoge beschikbaarheid van donorlocaties vormen STSG ‘ s een van de eerste opties bij de wederopbouw.,1-3 echter, het oogsten van STSG ‘ s produceert steevast een nieuwe open wond in de donor plaats, die pijnlijk kan zijn en vereist een snelle en effectieve re-epithelialisatie.
de donorplaats is meestal bedekt met niet-hechtend fijnmazig gaas, geïmpregneerd met verschillende zalven.4,5 helaas, deze techniek is meestal pijnlijk en is een van de belangrijkste nadelen.6 in feite is pijn in verband met donorlocaties de belangrijkste klacht van de patiënt binnen de eerste tien dagen na de transplantaatoogst.7 Dit is met name belangrijk in die gevallen waar een snelle revalidatie vereist is, bijv., ernstig verbrande patiënten.de recente technologische ontwikkelingen hebben het ontstaan van nieuwe verbanden mogelijk gemaakt die minder ongemak bij wonden op de donorplaats veroorzaken.8,9 omdat er bijna dagelijks nieuwere opties worden gezien, is de huidige trend in donor-site management gericht op het verminderen van pijn en het bevorderen van een snelle en effectieve re-epithelialisatie.,10,11
onder de verbanden die bij wonden op de donorplaats zijn gebruikt, zijn hydrocolloïden (Duoderm®) die typisch een korst vormen over de wond en een exsudaat met een onaangename geur die de omringende huid macereert, en Biobrane®, een biocomposiet varkens Collageen type I dat is bevestigd aan een flexibel synthetisch membraan dat effectief is geweest bij het verminderen van pijn.12 een van de belangrijkste problemen met Biobrane® is dat vocht zich onderophopt als het niet goed wordt gebruikt, waardoor het gebied vatbaar is voor infectie.,12
Mepilex® (Mölnlycke Health Care, US, LLC, Norcross, GA) is een niet-klevend polyurethaanverband bestaande uit een polyurethaanabsorberende spons, aanpasbaar met Safetac Technology®. Volgens de fabrikanten laat deze technologie het verband toe om zich aan de omringende huid te hechten, maar niet aan het vochtige wondbed, waardoor mogelijk pijn wordt verminderd, maceratie wordt voorkomen en de weerstand van epitheliale cellen bij verwijdering wordt geminimaliseerd.13,14 bovendien verzegelt het de wond om lekkage van exsudaat te voorkomen en isoleert het de wond van de omgeving, waardoor huidinfecties worden geminimaliseerd.,14
vanwege deze kenmerken is het potentieel gunstig voor STSG ‘ s. We hebben een prospectieve en gerandomiseerde studie uitgevoerd om de werkzaamheid van Mepilex® te beoordelen in het verminderen van pijn op STSG donor sites en op epithelialisatie in vergelijking met onze traditionele behandeling (niet-aanhangend verband).
patiënten en methoden
tussen januari en augustus 2012 hebben we een prospectieve, vergelijkende en gerandomiseerde klinische studie uitgevoerd. De Ethische Commissie van ons ziekenhuis keurde het studieprotocol goed. Alle patiënten die deelnamen aan de studie ondertekenden een geïnformeerde toestemming., Inclusiecriteria omvatten patiënten die een huidtransplantatie met een gespleten dikte nodig hadden als gevolg van enige etiologie. De patiënten werden in twee groepen ingedeeld. De eerste groep omvatte tien patiënten met een donorplaats van ten minste 20 cm×10 cm op één dij. De tweede groep omvatte vijf patiënten die een bilaterale oogst van STSG ‘ s van ten minste 10 cm×10 cm op elke dij nodig hadden. De uitsluitingscriteria omvatten zwangere vrouwen, patiënten met immuunsuppressie, een bekende allergie voor een bestanddeel van het verband, dermatologische aandoeningen en behandeling met anticoagulantia of corticosteroïden.,
beheer van de donorplaats
alle huidtransplantaties werden door dezelfde chirurg uit de proximale anterolaterale dij geoogst. De transplantaten werden geoogst met een dermatoom om een homogene dikte van 0,4 mm te produceren. bij patiënten met een unilaterale donorplaats werd de wond verdeeld in proximale en distale helften en willekeurig toegewezen om te worden bedekt met ofwel een niet-hechtend verband (Adaptic®, Johnson & Johnson, Inc., New Brunswick, NJ), onze standaardmethode, of Mepilex®. Het gebied bedekt met niet-aanhangend gaas werd beheerd op een semi-open manier, zonder secundaire dressing., De Mepilex ® – pleister werd bevestigd met een pleister (Hypafix®, BSN medical, Inc., Charlotte, NC) en links op het terrein tot de 8e dag (Fig. 1). Bij de patiënten met bilaterale donorplaatsen was de ene zijde bedekt met Mepilex® en de andere met Adaptic® zoals eerder beschreven (Fig. 2). Deze opdracht werd willekeurig gemaakt.
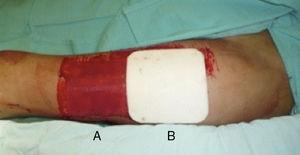
donorgebied: a) controlegebied bedekt met niet-aanhangend gaas, b) Mepilex® – bedekt gebied.
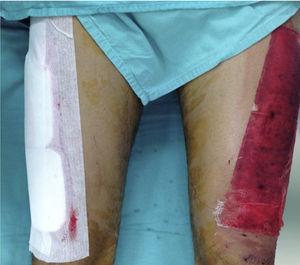
patiënt met bilaterale donorplaats: één zijde was bedekt met Mepilex (rechts) en de contralaterale zijde (links) met niet-aanhangend gaas.
pijn
pijn op donorplaatsen werd beoordeeld met een visuele analoge schaal (VAS) met behulp van een schaal van 0 tot 10 op dagen 3, 5, 7 en 9 na enten.,
beoordeling van epithelialisatie
epithelialisatie werd beoordeeld op de 8e en 10e dag in de met Mepilex®bedekte gebieden en op de 10e dag in de gebieden bedekt met niet-aanhangend gaas. Om het adaptisch gaas te verwijderen, werd op de 9e dag een dikke laag petrolatum over het gebied aangebracht en ‘ s nachts achtergelaten. De volgende ochtend werd het gaas aan het bed van de patiënt verwijderd. Deze procedure was pijnloos en er was geen pijnstiller nodig.
Mepilex® werd op de 8e dag aan het bed van de patiënt verwijderd., Als het Mepilex ® – overdekte gebied niet volledig was geheeld op de 8e dag, werd het opnieuw bedekt, zoals eerder uitgelegd voor de Mepilex®-overdekte gebieden. Foto ‘ s werden genomen van beide gebieden met een digitale camera (Fuji Finepix S, Super EBC Fujinon lens: 26× optische zoom f=4.3–111.8, 1:3.1–5.9) met behulp van gestandaardiseerde foto-instellingen (30cm afstand, f30, 1/30 EN ISO 100) onder standaard daglicht fluorescentielampen (GE T8 standaard lineaire fluorescentielamp 36W, 2750lm).
De foto ‘ s werden beoordeeld door een plastisch chirurg die geblindeerd was voor de groep en het tijdstip na enten., Het epithelialisatiepercentage werd berekend door de foto ‘ s van de donorsites te analyseren met behulp van beeldsoftware (Adobe Photoshop®). In het kort werd het donorgebied geselecteerd en werd het aantal pixels binnen de selectie bepaald. Vervolgens werden de ongeharde gebieden geselecteerd en werd de respectievelijke grootte van deze selectie bepaald. Het percentage epithelialisatie werd berekend door het niet-epithelialiseerde gebied te delen door het totale oppervlak van de donorplaats (Fig. 3a en b).
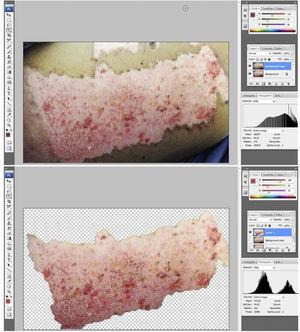
donorgebied: a) te beoordelen donorgebied. De chirurg die de epithelialisatiesnelheid beoordeelde, werd geblindeerd op groep en tijdstip van het gebied; (b) uitbreiding (in pixels) van het niet-geheelde gebied werd bepaald door het niet-geheelde gebied te verdelen over het totale gebied op de donorplaats.
statistische analyse
verschil in scores van de visuele analoge schaal werd beoordeeld door ANOVA op rangen. Het verschil in epithelialised areas werd beoordeeld met one-way ANOVA (Sigma Stat 3.5, Duitsland)., Significantie werd gedefinieerd als p
0,05.Resultaten
vijftien patiënten die huidtransplantatie nodig hadden voor de behandeling van trauma letsels werden opgenomen (Fig. 4). Er waren 11 mannen en 4 vrouwen met een mediane leeftijd van 27 jaar (spreiding 10-68) (Tabel 1).

Studiealgoritme.
Wondetiologie en patiëntkenmerken.,
| Etiology | n |
|---|---|
| Trauma | 9 |
| Burn | 4 |
| Tumor resection | 2 |
| Gender | |
| Male | 11 |
| Female | 4 |
| Age, yrs., mediaan (bereik) | 27 (10-68) |
postoperatieve pijn op de donorplaats was consistent lager in de gebieden behandeld met Mepilex® tijdens de studie. De gemiddelde pijnscores voor de gehele behandelingsperiode waren 6,07±1,46 voor controle en 1,72±1,6 voor Mepilex®. De analyse van elk tijdstip toonde vergelijkbare resultaten: op dag drie rapporteerden de patiënten een gemiddelde VAS-score van 3,4±1,3 voor de Mepilex® – groep en 7,07±1,16 voor de controlegroep; op dag vijf 1,87±1.,55 in de Mepilex® – groep en 6,33±1,4 in de controlegroep; op dag zeven 0,93±1,03 in de Mepilex® – groep en 5,8±1,21 in de controlegroep, en op dag negen 0,67±0,82 in de Mepilex® – groep en 5,07±1,39 in de controlegroep (p
0,001) (Fig. 5). Verdere analyse toonde vergelijkbare resultaten aan bij patiënten met unilaterale behandeling (zowel voor Mepilex® als Adaptic op dezelfde dij) en bij patiënten die bilateraal werden behandeld (Mepilex® op één dij en Adaptic op de contralaterale) (P0.001) (Fig. 6 bis en b).

Algemene pijnbeoordeling. De pijnscores waren voortdurend lager in de Mepilex-groep tijdens het onderzoek. * p0. 001 (zie tekst voor details). VAS: visuele analoge schaal.
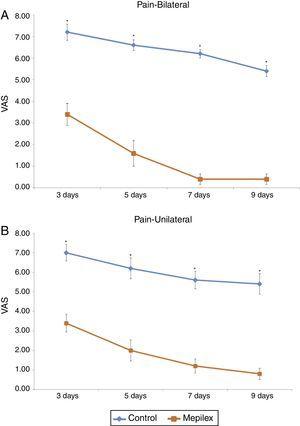
pijnbeoordeling per groep. De analyse van de groepen toonde significant minder pijn in de gebieden bedekt met Mepilex® op alle tijdstippen (p0.01). a) bilaterale donorlocaties. b) unilaterale donorlocaties. VAS: visuele analoge schaal.,
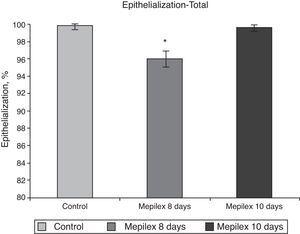
General epithelialization assessment. Areas covered with Mepilex were partially epithelialized at day 8 (95.94%,) significantly different that control and Mepilex at day 10 (p=0.008). At day 10, no significant difference was observed.
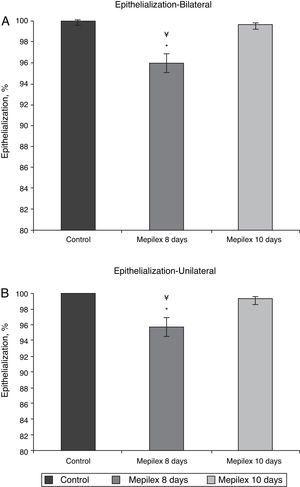
epithelialisatie beoordeling per groep. De gebieden bedekt met Mepilex waren significant minder epitheel op dag 8 Dan dag 10 in beide groepen. A) bilaterale donorlocaties. B) unilaterale donorlocaties (zie tekst voor details). * p = 0,003 vs. Mepilex 10 dagen. ¥p0. 001 vs. controle
discussie
de keuze van het verband voor de donorlocatie kan een grote invloed hebben op de tevredenheid van de patiënt en het herstel.Het oogsten van huidtransplantaten resulteert in grote open oppervlakken die gevoelig zijn voor pijn, infectie of andere morbiditeiten.16,17 donor site management speelt een belangrijke en cruciale rol in de evolutie en revalidatie van patiënten omdat vroegtijdige revalidatie en mobilisatie van cruciaal belang is voor het bereiken van optimale resultaten bij brandwondenpatiënten.,18,19
pijn tast de onmiddellijke rehabilitatie aan, aangezien pijn gerelateerd aan donorlocaties de belangrijkste klacht is binnen de eerste tien dagen na het transplantaat bij brandwondenpatiënten.7 daarom, door het verminderen van pijn, kunnen we mogelijk helpen de vroege mobilisatie van patiënten, vooral in pediatrische populaties.
alle soorten verbanden worden vermeld in de literatuur voor het beheer van donorlocaties, maar ze hebben allemaal verschillende nadelen en het ideale verband moet nog worden beschreven.,20,21 in onze voortdurende zoektocht naar Beschikbaar materiaal dat het beste past bij de behoeften van onze brandwondenpatiënten, hebben we besloten om Mepilex® te beoordelen op het potentiële voordeel van pijnvermindering zonder het epitheel te beïnvloeden. Het belangrijkste doel van onze studie was om de pijnvermindering van donorlocaties te beoordelen. Aangezien pijn een subjectieve parameter is en van individu tot individu verschilt, is het zeer moeilijk om objectieve en betrouwbare metingen te doen.22 daarom gebruikten we het VAS, dat een veelgebruikt en geaccepteerd instrument is voor pijnbeoordeling.,15,23
Donorgebieden bevonden zich in alle gevallen in het anterolaterale dijbeen om de variabiliteit van pijn gerelateerd aan het topografische gebied te verminderen. We hebben besloten om patiënten met unilaterale en bilaterale donorlocaties op te nemen om het effect van het verband op het verminderen van pijn te vergelijken, omdat beide benaderingen zijn voor-en nadelen hebben. In beide gevallen dient de patiënt als zijn eigen controle, wat wenselijk is omdat het gebruik van verschillende patiënten voor controle-en behandelingsgroepen de eliminatie van het psychologische effect van elk individu op de perceptie van pijn erg moeilijk maakt, waardoor de bias van de studie toeneemt., Door de donorplaatsen in helften te verdelen (proximaal en distaal) beoordelen we hetzelfde anatomische gebied, waardoor de variabiliteit voor een ander topografisch gebied afneemt. Hoewel er een redelijke mogelijkheid is voor een slechte discriminatie van pijn tussen aangrenzende zones, waren de scores significant verschillend in beide gebieden, wat bevestigt dat de patiënt in staat is om de pijn in twee aangrenzende gebieden te onderscheiden. De bilaterale behandeling maakte het mogelijk om de theoretische moeilijkheid van het effectief onderscheiden van pijn in twee aangrenzende gebieden te verwijderen, maar het omvat de bias van twee topografische gebieden., Aangezien de pijn in beide gevallen effectief werd verminderd met Mepilex®, kunnen we echter stellen dat het superieur is aan de standaard behandeling van pijnvermindering.
gewoonlijk verwijderen we het niet-hechtende gaas van donorlocaties op dag 10, omdat we hebben vastgesteld dat de epithelialisatie tegen die tijd voltooid is, en eerdere pogingen om het gaas eerder te verwijderen leidden bijna altijd tot niet-geheelde wonden. Daarom hebben we besloten om de verbanden op die dag te verwijderen en koos het als het laatste tijdpunt voor vergelijking.,
aangezien de epithelialisatie in beide groepen op dag 10 praktisch voltooid was en dit statistisch niet verschillend was (p=0,29), kunnen we concluderen dat Mepilex® de epithelialisatie van donorlocaties niet aantast. We besloten om Mepilex® te verwijderen voor de 10e dag, omdat we wilden zien of het epithelialisatie zou verbeteren. Er werd willekeurig besloten om dag 8 vast te stellen om de epithelialisatie in de Mepilex® – groep te beoordelen, omdat als het de epithelialisatie daadwerkelijk zou verbeteren, dit klinisch relevant zou zijn., Aangezien epithelialisatie statistisch en klinisch relevant onvolledig was op dag 8, adviseren wij geen verwijdering op die dag. Een nieuwe studie zou nodig zijn om te beoordelen of Mepilex® volledige epithelialisatie kan veroorzaken tegen dag 9, maar wij geloven dat dit onwaarschijnlijk en klinisch irrelevant is. Een uitzondering hiervoor zou zijn in ernstig verbrande patiënten die typisch vereisen meerdere transplantaat neemt en een dag gered met elke oogst zou voordelig zijn.
hoewel de steekproefgrootte relatief klein is (15 patiënten), werd statistische significantie en vermogen bereikt (p
0,001, vermogen 1,00)., Daarom geloven we niet dat het vergroten van de steekproefgrootte de uitkomst zou beïnvloeden. Een andere beperking van deze studie is het feit dat de patiënt niet werd verblind voor de behandeling en het is moeilijk om het placebo-effect te elimineren. Het was niet mogelijk om dressing materiaal te krijgen zonder Safetac technologie. Misschien kunnen toekomstige studies andere occlusieve verbandmateriaal vergelijken om te bepalen of dit type van technologie verantwoordelijk is voor de waargenomen pijnvermindering of de occlusieve methode per se.,
We vonden echter dat Mepilex® een gemakkelijk te gebruiken verband was, pijnloos bij het verwijderen, en zijn positie gedurende de hele behandelingsperiode behield, wat niet altijd mogelijk is met andere verbandmaterialen, zoals hydrocolloïden. Een ander voordeel was dat Mepilex® bij dit type matig exsuderende wond efficiënt exsudaten absorbeert zonder dat er secundaire verbanden nodig zijn. Vanwege vochtverzadiging was het op geen enkel moment nodig de pleister te vervangen., Het feit dat er geen vermindering van de snelheid van epithelialisatie in de bedekte donorplaats was moedigt het gebruik ervan aan in gevallen waar het donorgebied in contact met het bed moet zijn; b.v., posterieure dij of patiënten in een buikligging. Het is algemeen bekend dat deze praktijk deze gebieden kan compliceren met het conventionele Beheer. Er waren geen meldingen van bijwerkingen bij het gebruik van Mepilex® bij enige patiënt en ze gaven in alle gevallen de voorkeur aan het gebruik van Mepilex® dressing in plaats van standaardbehandeling.,
daarom kunnen we concluderen dat het gebruik van Mepilex® zich vertaalt in een significante en relevante vermindering van pijn op donorplaatsen zonder de epithelialisatie te beïnvloeden.
Disclosure
De auteurs verklaren dat zij geen manuscript hebben gepubliceerd dat vergelijkbaar is met deze studie en dat als overbodig of dubbel werk kan worden beschouwd.
financiering
Er werd geen financiële steun verleend.
belangenverstrengeling
De auteurs hebben geen belangenverstrengeling aan te geven.