Le Syndrome D’embolie graisseuse (FES) est une complication peu fréquente mais potentiellement mortelle des fractures des os longs. Sa marque de fabrique est la triade classique composée d’hypoxémie, d’altération neurologique et d’éruption cutanée pétéchiale. Les critères diagnostiques mineurs comprennent la tachycardie, la fièvre, l’anémie, la thrombocytopénie, les résultats ophtalmoscopiques anormaux et les particules graisseuses dans les expectorations ou les urines., Selon les critères de Gurd (Tableau 1), le diagnostic est posé lorsqu’au moins un critère majeur et quatre critères mineurs sont présents.1
Les critères de Gurd.
les Principaux critères
Pétéchies
les symptômes Respiratoires+bilatérale des anomalies radiographiques
le Cerveau des signes non liés à d’autres conditions
Mineure critères
Tachycardie>110bpm
Pyrexie>38.,5°C
emboles présentes dans la rétine lors d’un examen ophtalmoscopique
particules grasses présentes dans l’urine
baisse inexpliquée de l’hématocrite ou du nombre de plaquettes
augmentation du GSR
particules grasses dans les expectorations
GSR, taux de sédimentation glomérulaire.
le diagnostic est en grande partie clinique, mais l’imagerie par résonance magnétique cérébrale (IRM) peut révéler des lésions aiguës caractéristiques du système nerveux central (SNC).,
Nous rapportons un nouveau cas de FES avec des résultats distinctifs sur L’IRM et sur les images ophtalmoscopiques.
un patient de sexe masculin de 25 ans en bonne santé a présenté une fracture bilatérale du fémur à la suite d’un accident de vélo, sans signe de traumatisme crânien. Il a été admis dans notre centre avec un score de 15 sur L’échelle de Glasgow (GCS) et sans aucune altération de l’examen neurologique; la traction osseuse a été immédiatement mise en place., Vingt-quatre heures plus tard, il a développé une insuffisance respiratoire et une diminution du niveau de conscience nécessitant une intubation orotrachéale d’urgence et une ventilation mécanique. Compte tenu de la gravité et de l’urgence vitale du tableau clinique, aucun examen neurologique n’a été effectué avant l’intubation. Une tomodensitométrie crânienne (TDM) était normale et une TDM thoracique a révélé une consolidation alvéolaire bilatérale. L’examen du fond oculi a révélé un exsudat de coton et un œdème maculaire bilatéral (Fig. 1)., La réduction chirurgicale avec fixation interne des fractures a été réalisée 20 jours après l’admission. Sur L’IRM cérébrale, dans les séquences T2 et FLAIR, des foyers hyperintensifs sont observés dans la substance blanche bilatérale sous-corticale et périventriculaire, avec des zones de diffusion restreinte dans les images pondérées par diffusion (DWI) (Fig. 2). La séquence d’écho de gradient (GRE) doit diffuser des hypointensités tachetées compatibles avec des micro-hémorragies localisées dans le corps calleux, la substance blanche sous-corticale et profonde, la capsule blanche interne et les hémisphères cérébelleux (Fig. 3)., L’échocardiogramme trans-œsophagien exclut l’existence d’un foramen ovale (PFO) breveté. Il a été décidé de ne pas effectuer d’étude Doppler transcrânienne de shunt de droite à gauche à l’aide de micro bulles d’air car l’état du patient ne permettait pas d’effectuer correctement le test avec la manœuvre de Valsalva, et aussi d’éviter le passage de nouvelles emboles grasses pendant la manœuvre. La surveillance continue des impacts (sons transitoires de haute intensité) n’a pas non plus été effectuée pour détecter les microemboles cérébraux. Aucune lésion cutanée n’a été trouvée.,
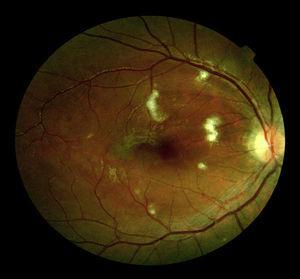
Cotton–wool exudates and macular oedema on ophthalmoscopic examination.
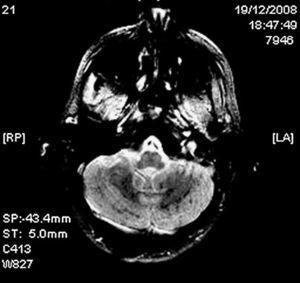
Cerebral MRI (gradient echo sequence, axial section). Spotty hypointensities in both cerebellar hemispheres compatible with micro-haemorrhages.
Le patient est resté dans l’unité de soins intensifs pendant 24 jours, période pendant laquelle la sédation-analgésie a été progressivement supprimée et l’extubation a été effectuée sans incident. Le patient a été transféré au service de neurologie avec une légère tétraparésie et des difficultés à prononcer le langage, tout en conservant la capacité de comprendre des ordres simples., Au cours de son séjour dans la salle, son état neurologique s’est progressivement amélioré et au moment de sa libération (2 mois après l’admission), il était conscient, orienté, avec un degré de pensée ralentie et un langage normal; d’un point de vue moteur, il a commencé une thérapie physique et a retrouvé sa mobilité dans ses membres supérieurs et avec une légère faiblesse et une hypertrophie dans les membres inférieurs, en grande partie liée au traumatisme physique qu’il a subi.
l’embolie graisseuse survient plus ou moins dans près de 100% de toutes les fractures des os longs dans les jambes, mais la FES n’est présente que dans 0,5–3.,5% de ces cas, avec un taux de mortalité d’environ 10%.2 il affecte principalement les jeunes hommes et les patients présentant de multiples fractures fermées.3 la correction chirurgicale précoce a été vue pour réduire le risque de développer Fes de manière significative par rapport au traitement conservateur basé sur la traction.4
sa pathogenèse n’est pas claire et deux possibilités ont été proposées., Tout d’abord, la théorie mécanique établit que la pression accrue dans la moelle osseuse due à une fracture ou à une manipulation chirurgicale favorise le passage des emboles grasses de la moelle osseuse à la circulation pulmonaire, où les plus grandes emboles grasses obstruent les capillaires pulmonaires, tandis que les plus petites emboles peuvent traverser et atteindre la circulation systémique. Ces particules graisseuses peuvent également atteindre la circulation systémique au moyen d’un shunt intrapulmonaire ou D’un PFO, provoquant ainsi une embolisation dans le cerveau, les reins, la rétine ou la peau.,2,5 Deuxièmement, la théorie biochimique postule que la graisse libère des acides gras libres par l’action des lipases sériques, qui modifient la perméabilité de l’endothélium capillaire, donnant lieu à des œdèmes et des hémorragies pétéchiales, comme dans le cas présenté ici.
FES se manifeste généralement entre 24 et 72h après un traumatisme. Les symptômes pulmonaires ont tendance à être les premiers à apparaître6 et surviennent chez environ 95% des patients. Des symptômes de dysfonctionnement neurologique peuvent être observés dans jusqu’à 60% des cas et des maux de tête, une altération du niveau de conscience, des déficits focaux, des convulsions ou un coma peuvent être présents., L’intensité de l’atteinte neurologique est assez variable et est souvent réversible. Une éruption cutanée est observée dans 33% des cas et est principalement observée sur la poitrine, le cou, les aisselles et les muqueuses buccale et conjonctivale. Ces lésions cutanées disparaissent généralement en une semaine.
L’examen du fond oculi révèle généralement de multiples exsudats de coton, des œdèmes et des saignements rétiniens autour du nerf optique, qui sont tous secondaires à de multiples infarctus des fibres nerveuses.,6,7
le diagnostic est fait sur la base des résultats cliniques et les critères de diagnostic les plus utilisés sont ceux mis en avant par Gurd.1 L’IRM cérébrale est utile pour démontrer des résultats typiques, tels que des foyers hyperintensifs diffus dans les longues séquences TR situées dans la substance blanche sous-corticale ou périventriculaire et le Centrum semiovale. Certaines de ces lésions présentent une restriction de la séquence DWI, correspondant à l’œdème cytotoxique lié à l’ischémie. La séquence GRE peut montrer des foyers à faible signal et tachetés compatibles avec des micro-hémorragies dans plusieurs régions., En outre, L’IRM peut aider à exclure d’autres processus traumatiques, tels que la lésion axonale diffuse, la contusion ou l’hématome.8 Il aide également à établir le pronostic des lésions cérébrales, car certaines études ont montré que le nombre de lésions sur L’IRM est en corrélation avec le score GCS et que la disparition des lésions cérébrales est liée à la résolution des symptômes neurologiques.9
En conclusion, la présence d’un déclin neurologique chez un patient présentant de multiples fractures, en particulier 24–72h suite à un traumatisme, devrait nous conduire à suspecter la FES., Les résultats de L’IRM cérébrale et de l’ophtalmoscopie sont utiles pour établir le diagnostic et exclure d’autres étiologies. Malgré les lésions importantes présentes sur les études de neuroimagerie, le pronostic peut être favorable, comme ce fut le cas de notre patient.