
Publié par

vous Abonner
Cliquez ici pour gérer les alertes e-mail
Cliquez ici pour gérer les alertes par e-mail
retour à Healio
retour à Healio
Une femme de 63 ans s’est présentée à la clinique pour une évaluation de la vision réduite. Elle avait subi une opération de la cataracte sans incident au cours de laquelle une lentille intraoculaire acrylique en trois pièces +25-D a été placée dans chaque œil à notre établissement environ 3 mois auparavant., La cible de réfraction pour les deux yeux était l’emmétropie. Comme la patiente ne vivait pas sur place, ses soins postopératoires ont été prodigués par son optométriste référent.
bien que la récupération ait été signalée comme sans incident, l’œil guérissant normalement, le médecin et le patient étaient préoccupés par un résultat visuel moins bon que prévu avec l’œil gauche. Le patient a décrit un œil droit bien guéri et confortable. Elle était heureuse de l’amélioration visuelle qu’elle y a obtenue. L’œil gauche, cependant, elle a décrit comme ayant une mauvaise vision, qui avait continué à se détériorer au fil des heures.,
son acuité de présentation avec une prescription de lunettes mise à jour (qui a été écrite 1 mois après la chirurgie) était de 20/20 OD et 20/50 OS. La prescription de lunettes était 0.50 D -1.00 D x 180 OD et -1.50 D -0.75 D x 175 OS. Les acuités non corrigées étaient 20/25 OD et 20/200 OS. Les tests de sténopé ont donné une acuité visuelle de 20/20 OU, et l’autoréfraction a montré 0,50 D -1,00 D x 168 à 20/20 OD et -2,50 D -1,00 D x 170 à 20/30 OS.
Les tests D’entrée comprenant les pupilles, la fonction musculaire extraoculaire et les champs de confrontation étaient normaux dans les deux yeux., La PIO par tonométrie ICare était de 12 mm Hg OU.

L’examen à la lampe à fente dilatée de l’œil droit a montré un œil postopératoire normalement guéri avec des structures antérieures et postérieures saines et un IOL en trois parties bien positionné et clair L’œil gauche était également grossièrement normal. L’œil était blanc et calme; la cornée, le nerf et la rétine semblaient tous normaux; et la LIO était une lentille claire en trois parties, bien centrée, sans opacification capsulaire postérieure.
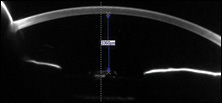
Il y avait cependant une différence significative entre les deux yeux dans la profondeur de la chambre antérieure., Cela était clairement visible sur l’examen de la lampe à fente et également mesurable avec la biométrie. Pentacam (Oculus) a montré une profondeur aqueuse (profondeur de l’endothélium cornéen au cristallin antérieur) de 3,360 m OD et 2,290 m OS – préopératoire, la profondeur aqueuse était symétrique à 2,130 m et 2,230 m.
Quel Est votre diagnostic?,
alors que l’œdème maculaire cystoïde (EMC) serait sur la liste différentielle pour la réduction de l’acuité visuelle dans ce laps de temps après la cataracte, le fait que ce patient corrige toujours bien tout, mais élimine le potentiel pour cela, et L’EMC ne devrait pas avoir d’impact sur la profondeur de la chambre antérieure.
pour poser notre diagnostic, nous devons répondre aux questions suivantes: Pourquoi la patiente a-t-elle une myopie involontaire et aggravée dans l’œil gauche (comme en témoigne le déplacement myope continu après la délivrance de sa prescription de lunettes postopératoires)?, Pourquoi a-t-elle une chambre antérieure étroite sur l’œil gauche par rapport à la droite lorsque les mesures préopératoires suggéraient une symétrie? Ce sont ces deux constatations liées ensemble?

se concentrer sur la chambre antérieure
L’Attention à la chambre antérieure est vraiment l’élément clé et peut guider notre examen clinique plus loin, en tant que sources la chambre antérieure peu profonde après la chirurgie de la cataracte est assez limitée., L’effet de la chirurgie de la cataracte sur la profondeur de la chambre antérieure devrait être un approfondissement presque universel, car la lentille naturelle cataracte plus épaisse est remplacée par un profil IOL plus mince. Ce changement permet au plan de l’iris de se déposer plus en arrière et ouvre la chambre antérieure.
Il y a trois exceptions à cette règle. L’exception la plus courante est si tôt dans le cours postopératoire il y aurait une fuite significative de blessure. Alors que la profondeur de la chambre restera établie avec de légères fuites de plaies, les graves provoqueront un aplatissement., Les fuites de plaies de ce type sont rares après une chirurgie moderne de la cataracte sans incident et sont relativement faciles à identifier, à la fois avec le test de Seidel et avec la PIO, qui dans le cas d’une chambre antérieure plate/peu profonde sera proche de 0. Rappelez-vous que, dans notre cas, la chambre a été formée, elle était juste peu profonde par rapport à l’autre œil.
ensuite, un glaucome malin ou une mauvaise orientation aqueuse peuvent rarement survenir pendant la chirurgie de la cataracte et se manifester au début de l’évolution postopératoire., Ces yeux auront des chambres antérieures centrales extrêmement peu profondes et des IOPs très élevées; suivre la même tendance de base serait les yeux avec une rotation antérieure du corps ciliaire induite par la médiation, comme celle qui se produit parfois avec l’utilisation du topiramate anticonvulsivant. De plus, dans ces deux cas, étant donné que la LIO a été déplacée vers l’avant par la pression Vitréenne postérieure ou le mouvement antérieur du corps ciliaire, il en résultera un déplacement myopique: plus le cristallin ou la LIO se trouve en avant, plus la myopie est induite efficacement., L’examen du patient atteint d’un glaucome malin ou d’une rotation antérieure du corps ciliaire ne révélera aucune perturbation anatomique particulière autre que l’enfoncement de la chambre antérieure périphérique et centrale et une PIO élevée, qui, selon son étendue, peut également générer un œdème cornéen.

la dernière source d’aplatissement de la chambre antérieure chez un patient post-Cataract est un phénomène rarement discuté en optométrie: le syndrome de distension capsulaire. Le syndrome de distension capsulaire se produit lorsque le liquide remplit l’espace entre la LIO postérieure et la capsule postérieure (PC). Dans la plupart des cas, cet espace s’effondre au cours des premiers jours postopératoires et se traduit par un PC en contact direct avec la LIO. Parfois, cependant, le liquide reste piégé dans l’espace et ne se dégage pas., D’après mon expérience, le type de distension capsulaire le plus courant résulte alors que ce liquide stagnant devient trouble et trouble au fil du temps, ce qui reflète ensuite grossièrement les effets de l’opacification capsulaire postérieure. Parfois, cependant, du fluide est introduit en continu dans cet espace, soit par un mécanisme de trappe à travers le processus ciliaire, soit par la production de fluide à partir de matériau de lentille retenu dans la capsule elle-même, ce qui entraîne une expansion continue et insidieuse de ce fluide piégé et un gonflement ultérieur de l’espace entre la LIO et, À un certain niveau de seuil, le PC ne peut pas facilement se dilater davantage dans le vitré, et la LIO est entraînée antérieurement par la pression intracapsulaire.
comme pour le glaucome malin, ce déplacement antérieur du cristallin entraîne un déplacement myope. L’étendue de la myopie générée est déterminée à la fois par la puissance IOL et la distance à laquelle elle est déplacée de la position de la lentille prévue; une lentille moyenne de +20 D générera environ 2 D d’erreur pour chaque millimètre déplacé., Rarement, si le processus progresse plus loin, une augmentation asymétrique de la PIO du rétrécissement de la chambre ou une dispersion de pigment du frottement de la LIO/iris peuvent se produire.
diagnostic facile
dans notre cas, le principal soupçon, compte tenu de toute la constellation de résultats, est qu’il s’agit d’un cas de syndrome de distension capsulaire, un phénomène facile à diagnostiquer si vous le soupçonnez, mais aussi incroyablement facile à ignorer si vous ne le connaissez pas. En effet, dans les cas marqués, la capsule postérieure sera enfoncée si loin dans le vitré qu’elle ne sera pas visible lorsque vous regardez la LIO., Cela peut amener le clinicien à croire que la capsule est claire et en place comme d’habitude. Cependant, si vous poussez votre faisceau de fente plus en avant dans le vitré, vous rencontrerez la surface gonflée de la capsule postérieure et pourrez l’identifier, auquel cas le diagnostic est posé.

donc, la clé de ce diagnostic de distension capsulaire est la prise de conscience de la maladie et la suspicion que vous pourriez y faire face. Cela conduira votre examen de lampe à fente à une partie de l’œil qui est rarement directement évaluée, le milieu vitré.
prise en charge de cette patiente
dans le cas de notre patiente, la distension capsulaire a été le diagnostic, comme l’a confirmé le ballonnement de sa capsule postérieure. Le traitement de cette affection est l’un des plus rapides et des plus satisfaisants de tous les soins oculaires, une capsulotomie YAG., Le simple fait d’effectuer un YAG sur une capsule postérieure distendue entraînera une sortie immédiate du liquide de cet espace, un effondrement du ballonnement capsulaire, une décantation postérieure de la LIO et une régression ultérieure de la myopie. Dans certains yeux, cette réduction se produira sur plusieurs minutes. Dans d’autres, cela peut prendre une semaine, mais, dans tous les cas, YAG est un traitement définitif et fournit une résolution relativement rapide. Dans de tels cas, une petite ouverture capsulaire est généralement produite, car la taille du résultat final qui bute sur la LIO est imprévisible en raison de la capsule redondante., Cette ouverture plus petite peut toujours être élargie plus tard si nécessaire.
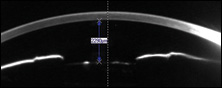
au suivi de 1 semaine de notre patiente, son acuité non corrigée était revenue à 20/30, son autoréfraction était de -0,75 DS et ses symptômes de vision floue avaient disparu. L’imagerie de Scheimpflug a montré une profondeur aqueuse de 3 160 m. l’examen à la lampe à fente a montré un approfondissement appréciable de la chambre antérieure. La capsule postérieure s’était contractée pour entrer en contact avec la LIO., Des « vergetures » radiales étaient apparentes sur la capsule en raison de l’effondrement soudain de la capsule gonflée après YAG, qui n’étaient pas gênantes pour le patient, mais pouvaient être enlevées avec un autre laser YAG si elles le devenaient.
comme pour de nombreuses affections, la clé du diagnostic de la distension capsulaire est la suspicion qu’elle peut être présente. Si vous le gardez sur votre différentiel pour la myopie postopératoire et le bas-fond asymétrique postopératoire de la chambre antérieure, vous ne manquerez pas le diagnostic.,
pour plus d’informations:
Aaron Bronner, OD, est optométriste au Pacific Cataract and Laser Institute à Kennewick, Wash. Il peut être joint à [email protected].
édité par Leo P. Semes, OD, FAAO, membre du Comité de rédaction de Primary Care Optometry News. Il peut être joint à [email protected].,
en savoir plus sur:
vous Abonner
Cliquez ici pour gérer les alertes e-mail
Cliquez ici pour gérer les alertes par e-mail
retour à Healio
Retour à la Healio