faire un commentaire
Vikram Sinai Talaulikar MD, MRCOG
University College Hospital, Londres Royaume-Uni
L’anémie pendant la grossesse est définie comme une concentration d’hémoglobine inférieure à 110 g/L (moins de 11 g/dL) dans le sang veineux. Elle touche plus de 56 millions de femmes dans le monde, dont les deux tiers viennent d’Asie. Bien que plus répandues dans les pays à ressources limitées, les femmes des pays développés sont également touchées. Les femmes des zones rurales et urbaines sont vulnérables., La prévalence mondiale de l’anémie pendant la grossesse est estimée à environ 41,8%, variant d’un minimum de 5,7% aux États-Unis à un maximum de 75% en Gambie. Un grand nombre de femmes de pays à faibles ressources commencent une grossesse avec une anémie ferriprive franche et/ou des réserves de fer épuisées. L’anémie est la principale cause contributive ou unique dans 20 à 40% des décès maternels.
effets de l’anémie sur la mère
Les femmes souffrant d’anémie légère ou modérée ont souvent tendance à être asymptomatiques et l’anémie est détectée sur le dépistage seul., Au fur et à mesure que l’anémie progresse, les symptômes de fatigue, irritabilité, faiblesse généralisée, essoufflement, maux de gorge fréquents, maux de tête (frontaux), ongles cassants, pica (envie inhabituelle), diminution de l’appétit et dysphagie (due à la toile œsophagienne postcricoïde) peuvent survenir. Les signes cliniques de l’anémie comprennent la pâleur, la sclérotique bleue, la conjonctive pâle, les changements de la peau et des ongles, l’œdème des jambes, les changements des gencives et de la langue (glossite et stomatite), la tachycardie et le souffle cardiaque fonctionnel .,
effets de l’anémie pendant la grossesse
L’anémie augmente les risques périnataux pour les mères et les nouveau-nés et augmente la mortalité infantile globale. Les chances de restriction de la croissance fœtale et de faible poids à la naissance sont triplées. Les chances d’accouchement prématuré sont plus que doublées. Même une hémorragie modérée chez une femme enceinte anémique peut être fatale.
effets de l’anémie sur le fœtus et le nouveau-né
un principe de base de la biologie du fer fœtal / néonatal est que le fer est prioritaire pour les globules rouges au détriment d’autres tissus, y compris le cerveau., Lorsque l’offre de fer ne répond pas à la demande de fer, le cerveau fœtal peut être à risque même si le nourrisson n’est pas anémique. Bien qu’une carence alimentaire puisse être contributive, l’étiologie de la grande majorité des cas d’anémie ferriprive dans la petite enfance et l’enfance est l’anémie ferriprive maternelle pendant la grossesse. L’anémie affecte négativement les performances cognitives, le comportement et la croissance physique des nourrissons, des enfants d’âge préscolaire et scolaire. L’anémie déprime le statut immunitaire et augmente la morbidité des infections dans tous les groupes d’âge., Il a un impact négatif sur l’utilisation des sources d’énergie par les muscles et donc sur la capacité physique et la performance au travail des adolescents et des adultes.
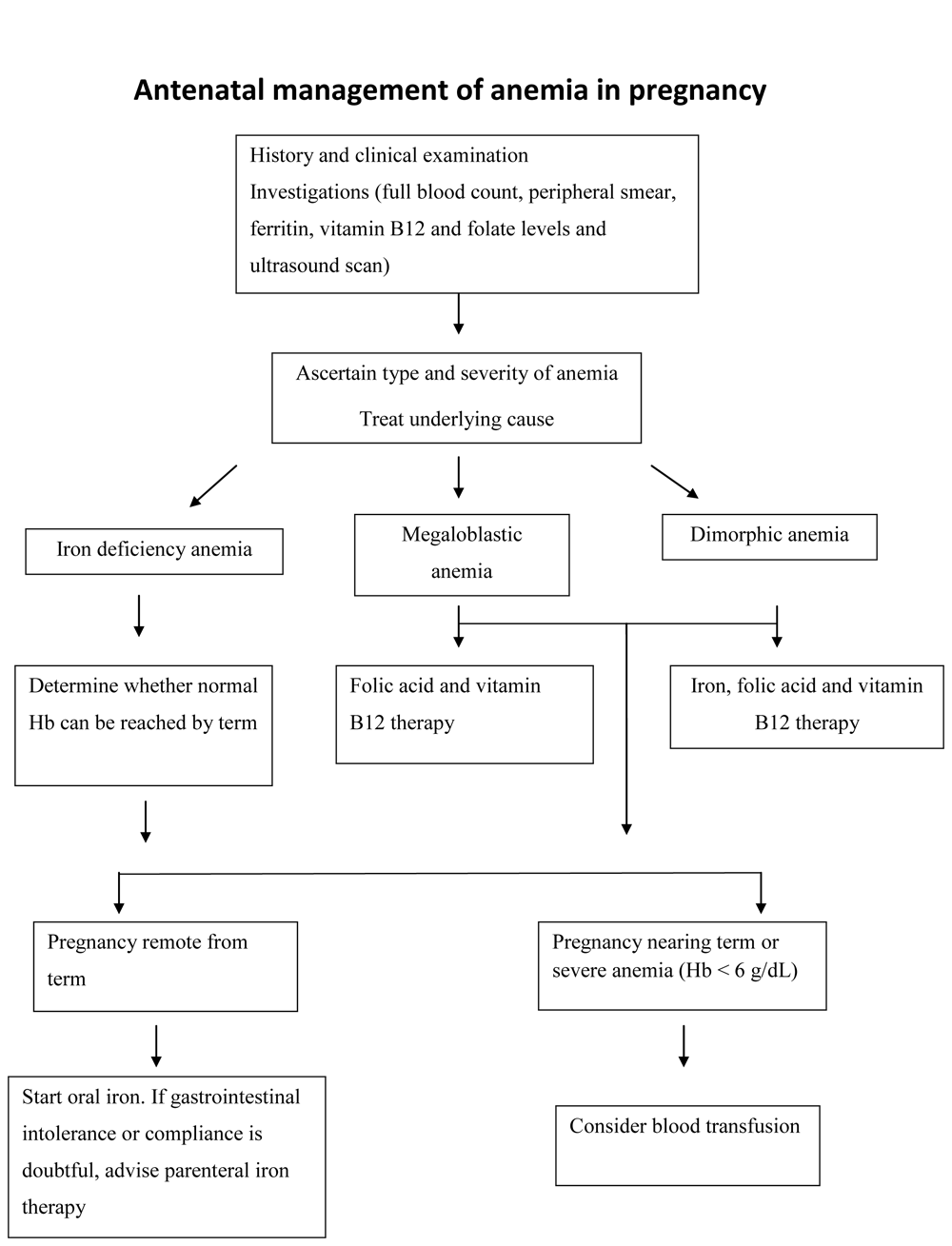
diagnostic de l’anémie pendant la grossesse
cela peut être suggéré par les symptômes et les signes cliniques. Une hémoglobine (Hb) 11 g/dL ou hématocrite de
Causes de l’anémie pendant la grossesse
l’adaptation physiologique pendant la grossesse conduit à une anémie physiologique de la grossesse. C’est parce que l’expansion de volume de plasma est plus grande que l’augmentation de masse de globule rouge (RBC) qui cause l’hémodilution., Une grossesse normale augmente les besoins en fer de 2 à 3 fois et les besoins en folate de 10 à 20 fois.Les principales causes d’anémie sont:
- nutritionnelle – carences en fer, en folate et en vitamine B12
- perte de sang aiguë ou chronique (saignements gastro – intestinaux/périodes abondantes)
- Infections – paludisme, VIH
- maladies chroniques – rénales, néoplasie
- Parasites
- anémies hémolytiques – médicaments, congénitales
- hémoglobinopathies-drépanocytose, thalassémie
l’anémie ferriprive nutritionnelle (Ida) est la cause la plus fréquente (90%) D’anémie pendant la grossesse., L’IDA est associée à une augmentation de la morbidité et de la mortalité maternelles et périnatales, ainsi qu’à des effets indésirables à long terme chez le nouveau-né. On estime qu’une femme enceinte de 55 kg a besoin d’environ 1000 mg supplémentaires de fer pendant toute la grossesse. On a estimé que les besoins quotidiens en fer d’une femme enceinte de 55 kg augmentaient d’environ 0,8 mg Au cours du premier trimestre à 4-5 mg Au cours du deuxième trimestre et >6 mg Au cours du troisième trimestre. Les femmes enceintes ont besoin de fer pour couvrir leurs pertes de base, l’augmentation de la masse de RBC et la demande de l’unité fœtoplacentaire., Cette exigence n’est pas satisfaite par les aliments seuls dans les pays en développement et la supplémentation en fer par voie orale est justifiée.
prévention de l’anémie pendant la grossesse
Le Conseil avant la grossesse, les conseils diététiques et la thérapie sont très importants pour assurer les meilleurs résultats de grossesse. Il est recommandé que la numération globulaire complète soit vérifiée lors de la visite de réservation pendant la grossesse et répétée à 28 semaines pour dépister l’anémie. Chez les mères à haut risque et les grossesses multiples, un contrôle supplémentaire de l’hémoglobine doit être effectué à court terme., Des conseils diététiques devraient être donnés à toutes les mères pour améliorer l’apport et l’absorption du fer provenant des aliments.
Les riches sources de fer comprennent le fer hémique (dans la viande, la volaille, le poisson et le jaune d’oeuf), les fruits secs, les légumes à feuilles vert foncé (épinards, haricots, légumineuses, lentilles) et les céréales enrichies en fer. L’utilisation d’ustensiles en fonte pour cuisiner et la prise de fer avec de la vitamine C (jus d’orange) peuvent améliorer son apport et son absorption. Certains aliments qui peuvent inhiber l’absorption du fer ne doivent pas être pris avec des aliments riches en fer., Ces inclure des polyphénols (dans certains légumes, café), les tanins (dans le thé), les phytates (dans son) et en calcium (produits laitiers). Chaque semaine, du Fer (60 mg) et de l’acide folique (2,8 mg) doivent être administrés à toutes les femmes ayant leurs règles, y compris les adolescentes, périodiquement, dans les communautés où L’IDA est considérée comme un problème.
l’apport accru de fer, le traitement des conditions sous-jacentes comme le déparasitage (thérapie anti-helminthique) sont des mesures préventives importantes. Les femmes enceintes ont besoin de fer pour couvrir leurs pertes de base, l’augmentation de la masse de RBC et la demande de l’unité fœtoplacentaire., Les carences en vitamine B12 et en folate pendant la grossesse sont rares et peuvent résulter d’un apport alimentaire inadéquat, ce dernier étant plus fréquent. Ces vitamines jouent un rôle important dans l’embryogenèse et, par conséquent, toute déficience relative peut entraîner des anomalies congénitales. Trouver la cause sous-jacente est crucial pour la gestion de ces lacunes. Du point de vue néonatal, le serrage retardé du cordon ombilical à l’accouchement (de 1-2 min) est une étape importante dans la prévention de l’anémie néonatale.,
Traitement de l’anémie
La Correction de la carence en fer pendant la grossesse implique une alimentation appropriée et une supplémentation orale en fer. Le fer oral quotidien (60 mg) et l’acide folique (4 mg) doivent être commencés dès que possible en même temps que le changement de comportement des communications lorsqu’une femme tombe enceinte, et poursuivis jusqu’à 6 mois après l’accouchement. La dose de fer pourrait être réduite à 30 mg chez les femmes qui n’ont pas D’IDA. L’objectif est d’atteindre une hémoglobine d’au moins 10 g/dL à terme. Le choix de la préparation de fer est basé sur la tolérance du patient dans une large mesure., Il est recommandé de prendre du fer avec du jus d’orange pour améliorer son absorption. Les sels ferreux oraux sont le traitement de choix (les sels ferriques sont moins bien absorbés). Le sulfate ferreux 200 mg 2-3 fois par jour (chaque comprimé fournit 60 mg de fer élémentaire) est la préparation la plus couramment utilisée. Les préparations alternatives comprennent le gluconate ferreux et le fumarate ferreux. Dans la première semaine suivant l’initiation du traitement par le fer, il n’y a souvent pas d’augmentation du taux d’hémoglobine mais une réticulocytose est observée., Le taux d’hémoglobine commence généralement à augmenter au cours de la deuxième semaine et l’amélioration attendue de l’hémoglobine est d’environ 1 g/dL par semaine. Les effets indésirables courants de la thérapie par le fer comprennent les nausées, la constipation et parfois la diarrhée (réduits en prenant des comprimés après les repas).
Le fer parentéral est nécessaire pour ceux qui ne tolèrent pas le fer oral ou qui ont besoin d’une correction rapide de l’anémie (anémie sévère au cours du dernier mois de grossesse) et où le traitement oral a échoué. Le fer parentéral peut être administré par voie intramusculaire (IM) ou intraveineuse (IV)., Les principaux inconvénients de la voie IM sont la douleur, la coloration de la peau, la myalgie, l’arthralgie et l’abcès d’injection. Le fer intraveineux peut être administré en perfusion totale; cependant, la plus grande prudence est nécessaire car une anaphylaxie peut survenir. Les préparations de fer dextran et de fer polymaltose peuvent être utilisées par voie IM et IV. Deux préparations IV plus récentes-le saccharose de fer et le gluconate ferrique sont associées à des effets secondaires réduits. Chaque ampoule de saccharose de fer contient du saccharose de fer équivalent à 50 mg de fer élémentaire., Le saccharose de fer peut être administré non dilué par injection intraveineuse lente à raison de 1 mL (20 mg de fer) de solution par minute ne dépassant pas 100 mg de fer par injection. Il peut également être administré par perfusion intraveineuse. La perfusion doit être administrée comme tous les 2,5 mL de saccharose de fer dilué exclusivement dans un maximum de 100 mL de NaCl à 0,9% (solution saline), immédiatement avant la perfusion. La solution doit être perfusée à raison de 100 mg/15 minutes. La solution diluée non utilisée doit être jetée.,
une transfusion sanguine doit être envisagée lorsqu’un patient a décompensé en raison d’une baisse de la concentration d’hémoglobine et a besoin d’une augmentation plus rapide de l’hémoglobine. La transfusion de globules rouges emballés peut être indiquée chez les femmes enceintes présentant une anémie sévère (Hb de 6 g/dL ou moins) proche de la date d’échéance ou inférieure à 8 g/dL si elles présentent un risque accru de perte de sang à l’accouchement.
Une carence en Folate est observée dans 5% des cas d’anémie pendant la grossesse. Il est associé à des anémies hémolytiques, des hémoglobinopathies, des antiépileptiques et une mauvaise nutrition. Une dose de 5 mg d’acide folique oral par jour est recommandée pour la correction de l’anémie., En cas de carence en vitamine B12, 250 µg de cynacobalamine administrés par voie parentérale chaque semaine sont recommandés pour le traitement de l’anémie. En cas d’anémie sévère à court terme – la vitamine B12 quotidienne à une dose de 100 µg doit être administrée pendant une semaine.
prise en charge pendant le travail
du sang apparié doit être disponible si nécessaire en cas d’hémorragie importante au moment de l’accouchement. Asepsie rigoureuse est très important. En cas d’anémie sévère avec insuffisance cardiaque congestive, la gestion active du troisième stade (avec de la méthyl ergométrine) est contre-indiquée.,
prise en charge post-partum
une surveillance étroite doit être effectuée pour détecter les signes de décompensation, d’infection ou de thrombose. Une thromboprophylaxie appropriée et des conseils contraceptifs doivent être fournis et la supplémentation hématinique doit se poursuivre.,
récents progrès dans le traitement de l’anémie
L’Érythropoétine est le nouvel agent utilisé dans le traitement de l’anémie dans les situations suivantes:
- anémie déficiente en érythropoïétine
- anémie ferriprive sévère ou progressive
- Témoins de Jéhovah ou autre refus de transfusion sanguine
- Placenta praevia (ou placenta accreta)
- patients préopératoires et postopératoires
- don de sang autologue
- hémoglobinopathies.
L’érythropoïétine gagne en popularité en tant qu’option thérapeutique pendant la grossesse et la période post-partum., Des recherches supplémentaires sont nécessaires pour établir un dosage standard et un intervalle de dosage.
pour en savoir plus
- Organisation Mondiale de la santé. Stoltzfus R, Dreyfuss M. lignes directrices pour l’utilisation de suppléments de fer pour prévenir et traiter L’anémie ferriprive. International à l’Anémie Nutritionnelle Groupe Consultatif (INACG). www.who.int/nutrition/publications/micronutrients/guidelines_for_Iron_supplementation.pdf
- Goonewardene M, Shehata M, Hamad A. l’Anémie pendant la grossesse. Meilleur Pract Res Clin Obstet Gynaecol 2012; 26:3-24.
- Kumar N, Divakar H, Manyonda I., P101 endiguer la marée montante de l’anémie ferriprive pendant la grossesse: le saccharose de fer intraveineux est-il une alternative viable au programme de supplémentation en fer-folate échoué en Inde? Int J Gynecol Obstet 01/2009; 107.