la uveítis anterior aguda asociada a HLA-B27 (UAA) es el tipo más frecuente de uveítis endógena (Ver imagen abajo), representando el 18-32% de todos los casos de uveítis anterior en los países occidentales y del 6-13% de todos los casos de uveítis anterior en Asia. La frecuencia relativamente menor en Asia está relacionada con la menor frecuencia de HLA-B27 encontrada en esta población., Como se mencionó, hay diferentes patrones globales de UCA asociada al HLA-B27 que pueden atribuirse a diferentes factores genéticos, como polimorfismos del HLA-B27 y genes no MHC. Estas variaciones geográficas también pueden existir debido a factores ambientales patógenos aún no identificados.
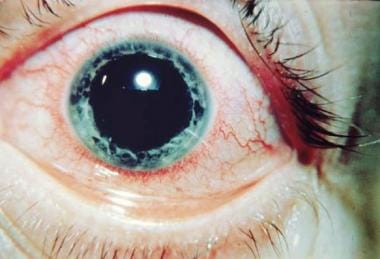 uveítis anterior Aguda en la espondilitis anquilosante. Cortesía de Paul Dieppe, BSc, MD, FRCP, FFPHM.,
uveítis anterior Aguda en la espondilitis anquilosante. Cortesía de Paul Dieppe, BSc, MD, FRCP, FFPHM., Los estudios indican que la uveítis asociada al HLA-B27 es una entidad distinta caracterizada por un predominio masculino y una asociación frecuente con síndromes artríticos seronegativos, como espondilitis anquilosante, artritis reactiva, Artritis psoriásica y enfermedad inflamatoria intestinal. El primer episodio de UCA asociada a HLA-B27 ocurre con mayor frecuencia en pacientes de 20 a 40 años, mientras que la edad de inicio de la UCA negativa a HLA-B27 tiende a ocurrir una década después. De los pacientes con UCA, el 50-60% puede ser HLA-B27 positivo., Generalmente es una enfermedad unilateral no granulomatosa benigna que se presenta como una tríada clásica de dolor, enrojecimiento y fotofobia.
las manifestaciones corneales pueden incluir precipitados queratíticos finos y fibrina en el endotelio. El edema Corneal puede resultar de compromiso endotelial y descompensación. La queratopatía de banda, una acumulación de calcio en el epitelio corneal, se puede observar en la uveítis crónica., La cámara anterior muestra células y llamarada, que es una neblina vista en el examen con lámpara de hendidura, que refleja la acumulación de proteínas en la cámara anterior debido a la ruptura de la barrera sangre-acuosa, y, en inflamación severa, el exudado fibrinoso en la cámara anterior puede ocluir la pupila, causando la bombe del iris como se muestra a continuación. Esta fibrina puede confundirse con endoftalmitis endógena, cataratas o hipopión. Se puede ver un hipopión, y, rara vez, incluso un hifema espontáneo ocurre como resultado de vasos del iris severamente dilatados.,
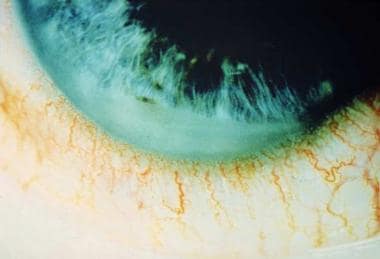 colección de fibrina de cámara Anterior en espondilitis anquilosante. Cortesía de Paul Dieppe, BSc, MD, FRCP, FFPHM.
colección de fibrina de cámara Anterior en espondilitis anquilosante. Cortesía de Paul Dieppe, BSc, MD, FRCP, FFPHM. Se puede observar dispersión de pigmentos, miosis pupilar y nódulos del iris, y pueden ocurrir sinequias, tanto anteriores como posteriores. El compromiso del segmento Posterior es relativamente raro, pero se puede observar edema macular cistoide, edema discal, exudados de pars plana o coroiditis. La presión Intraocular a menudo es baja, secundaria a la disminución de la producción acuosa con inflamación del cuerpo ciliar y malla trabecular., La presión Intraocular también puede ser alta si las células inflamatorias y los desechos obstruyen la malla trabecular, particularmente en pacientes con una pobre facilidad de salida preexistente.
la AAU generalmente tiene un curso corto de unos pocos días a semanas hasta 3 meses, con una tendencia a reaparecer en el mismo ojo, especialmente en individuos que son HLA-B27 positivo. Las complicaciones de la UCA incluyen cataratas, glaucoma, hipotonía, edema macular cistoide y formación de sinequias., El pronóstico de la uveítis anterior asociada al HLA-B27, con o sin enfermedad sistémica, es menos favorable en comparación con los pacientes HLA-B27 negativos con uveítis anterior idiopática. A pesar del potencial de secuelas, el pronóstico general es bueno.
la AAU clásica se resuelve completamente cuando se trata rápida y agresivamente. Los casos infratratados o mal diagnosticados pueden progresar a iridociclitis crónica debido al daño permanente de la barrera sangre-acuosa.,
diagnóstico
Una historia clínica cuidadosa y un examen físico generalmente ayudan a distinguir entre las entidades uveíticas asociadas con enfermedad sistémica y HLA-B27 de aquellas que no están asociadas con HLA-B27. Las entidades de la enfermedad que causan AAU son variadas e incluyen iritis traumática, iritis de extracción postcataract, artritis reumatoide juvenil, infección herpética (tanto herpes simple como herpes zoster), sífilis, sarcoidosis, iridociclitis heterocrómica de Fuchs, crisis glaucomatociclítica, enfermedad de Behcet y endoftalmitis de bajo grado.,
el papel de la prueba de HLA-B27 en pacientes con UCA unilateral es importante en el diagnóstico diferencial. La falta de antígeno HLA-B27 en la UCA unilateral puede ser una pista para que el clínico busque otras entidades uveítis específicas y otras enfermedades sistémicas. También puede ser útil para determinar el pronóstico de la UCA, ya que la UCA asociada al HLA-B27, incluso en ausencia de enfermedad sistémica, es menos favorable y más propensa a la recurrencia en comparación con la de los pacientes con HLA-B27 negativo.,
tratamiento
el manejo médico de la UCA incluye corticosteroides tópicos o sistémicos y ciclopléjicos tópicos. Las inyecciones perioculares de corticosteroides son extremadamente útiles en casos agudos, recalcitrantes o no compatibles, particularmente cuando se produce compromiso del segmento posterior. La terapia inmunosupresora puede ser necesaria en casos refractarios o en aquellos pacientes con efectos adversos inducidos por corticosteroides. El objetivo principal es eliminar todas las células, minimizando así las complicaciones como cataratas, edema macular cistoide, hipotonía, formación de sinequias o glaucoma.,
Los Ciclopléjicos ayudan a aliviar la fotofobia, secundaria al espasmo ciliar, y previenen y rompen la formación de sinequias. En la mayoría de los casos, las gotas de acción corta, como clorhidrato de ciclopentolato al 1% o tropicamida al 1%, son suficientes. Estos permiten la motilidad pupilar y la recuperación rápida cuando se interrumpe. Los ciclopléjicos de acción más prolongada, como 5% de Homatropina, 0,25% de escopolamina y 1% de atropina también pueden ser útiles. Si la uveítis es más grave, puede ser necesaria una dosis más frecuente de ciclopléjicos.,
Los corticosteroides tópicos son el pilar de la terapia de uveítis, pero deben usarse con prudencia debido a sus efectos adversos. El objetivo es utilizar la cantidad mínima necesaria para controlar la inflamación y prevenir complicaciones. La terapia inicial agresiva puede acelerar la recuperación y limitar la duración de la terapia. Prednisolone acetate 1% dado cada hora se recomienda encarecidamente para presentaciones agudas. Por lo general, 2-3 semanas a la frecuencia máxima es todo lo que es necesario para eliminar por completo todas las células. Suspender siempre los corticosteroides reduciendo la dosis.,
Los corticosteroides se pueden administrar por 4 vías, incluyendo tópica, periocular, intraocular (intravítrea) y sistémica. La terapia tópica se utiliza en uveítis anterior. La dosis varía de una hora a una vez al día. La forma de ungüento está disponible para aquellos que no pueden tolerar el conservante en las gotas y puede ser particularmente útil para una dosis de acción más prolongada a la hora de acostarse. Ocasionalmente, la inflamación grave puede no responder y puede requerir corticosteroides perioculares, intraoculares o sistémicos, especialmente si el segmento posterior está comprometido., Los corticosteroides perioculares generalmente se administran como inyecciones de depósito en el espacio sub-espiga.
Los corticosteroides Intravítreos por inyección o por implantación de un dispositivo de liberación sostenida han demostrado ser útiles en el tratamiento tanto de la uveítis crónica como del edema macular cistoide uveítico. Estos dispositivos sostenidos son particularmente prometedores en el tratamiento de la inflamación de larga duración, ya que pueden liberar medicamentos durante varios años después de la implantación., Esto permitiría reducir o eliminar los corticosteroides sistémicos o los agentes inmunosupresores, minimizando así los efectos adversos relacionados con el tratamiento con estos agentes. Como con cualquier tratamiento con corticosteroides, las presiones intraoculares deben monitorizarse regularmente.
Los corticosteroides sistémicos pueden administrarse por vía oral o intravenosa. Estos son especialmente beneficiosos cuando la enfermedad sistémica requiere terapia también. Es importante discutir los efectos adversos de los corticosteroides con el paciente y que estos sean monitoreados por el médico de Atención Primaria del paciente., La prednisona a 1 mg / kg / día es una dosis inicial útil.
se puede requerir una inmunosupresión más potente en pacientes con inflamación con riesgo visual que interfiera con las actividades de la vida diaria, falta de respuesta al tratamiento con corticosteroides e intolerancia a los corticosteroides. Los pacientes que toman 10 mg o más para controlar sus síntomas pueden beneficiarse de un antimetabolito como un tratamiento más seguro a largo plazo. Los medicamentos utilizados en estas situaciones incluyen azatioprina, micofenolato mofetilo, ciclofosfamida, clorambucilo, metotrexato, tacrolimus y ciclosporina., Estos agentes se utilizan típicamente en uveítis posterior o panuveítis, pero ocasionalmente pueden ser necesarios en uveítis anterior fibrinosa grave asociada con artritis reactiva o espondilitis anquilosante.
La ciclosporina es cada vez más útil como complemento de los corticosteroides sistémicos. Puede permitir que el médico disminuya o retire totalmente los corticosteroides una vez que se logra la remisión. La dosis habitual es de 2,5-5 mg / kg / día.es necesario controlar cuidadosamente la presión arterial y la función renal., Los tratamientos en investigación incluyen un dispositivo de liberación sostenida que contiene ciclosporina o el esteroide altamente liposoluble fluocinolona y anticuerpos monoclonales contra la molécula CD4.
Las terapias actuales para la uveítis siguen siendo inespecíficas en su modo de acción, y tienen una serie de efectos adversos, como ya se mencionó. Debido a esto, se han investigado varias terapias relacionadas con la inmunomodulación. Dos tratamientos prometedores incluyen el factor de necrosis antitumoral Alfa (anti-TNF-alfa) y el uso de terapia de tolerancia oral HLA-B27., El TNF-alfa ha demostrado ser un instigador inflamatorio crítico en la patogénesis de varias formas de uveítis, incluida la UAA, tanto en estudios en animales como en estudios experimentales en humanos. En vista de esto, se llevaron a cabo investigaciones para examinar la eficacia y seguridad del uso de anti-TNF-alfa en el tratamiento de diversas formas de uveítis con resultados favorables. Infliximab es un anticuerpo monoclonal quimérico Murino-humano dirigido contra el TNF-alfa humano., Se ha demostrado que es un tratamiento rápido, eficaz y seguro de la inflamación ocular que amenaza la visión en la enfermedad de Behcet y uveítis posterior refractaria.
Etanercept es una proteína de fusión modificada genéticamente, que se une e inactiva tanto el TNF-alfa como el TNF-beta., Un estudio demostró la eficacia de esta proteína en la mejora de la inflamación ocular y articular cuando se inyecta por vía subcutánea dos veces por semana durante al menos 3 meses en el tratamiento de la uveítis crónica resistente, incluida la uveítis anterior crónica en niños con uveítis reumatoide juvenil y uveítis idiopática. Esto permitió reducir tanto los corticosteroides sistémicos como el metotrexato sistémico.
la tolerancia Oral implica la administración de un antígeno por vía oral para inducir una tolerancia inmune periférica específica., Los mecanismos de tolerancia oral no están claros, pero se cree que implica un antígeno específico y la generación de supresión activa o anergia clonal dependiente de la dosis del antígeno. La tolerancia Oral ha demostrado ser exitosa en modelos experimentales que tratan con esclerosis múltiple, artritis, diabetes, miastenia gravis y uveítis., En base a esto, se han iniciado estudios clínicos utilizando antígenos como la mielina en la esclerosis múltiple, el colágeno en la artritis reumatoide y los péptidos uveitogénicos en la uveítis intermedia y posterior, nuevamente con éxito y pocos efectos adversos del tratamiento. Se ha encontrado que un péptido derivado de HLA-B27 (B27PD) que imita el autoantígeno retiniano es eficaz tanto en modelos animales como en pacientes con uveítis.
otras opciones terapéuticas emergentes incluyen la terapia antibiótica en vista del papel implicado de las infecciones bacterianas gramnegativas en la activación de la UCA asociada al HLA-B27., El tratamiento con sulfasalazina se ha investigado por su posible papel en la reducción del número de ataques recurrentes de UCA, y el ciprofloxacino profiláctico también se ha investigado, pero no se encontró que fuera beneficioso en vista de sus efectos adversos y coste.
futuros tratamientos potenciales se basarán en una mejor comprensión del sistema inmunológico e incluirán sustancias tales como citocinas, quimiocinas, moléculas de adhesión celular y subconjuntos de células T.,
el papel del reumatólogo en el manejo de la UCA es importante en la identificación de las enfermedades sistémicas subyacentes que pueden estar presentes y en el seguimiento de la terapia inmunosupresora posterior.