
Published by:
Abonnieren
Klicken Sie hier, um E-Mail-Benachrichtigungen zu verwalten
Klicken Sie Hier, um zu Verwalten, E-Mail-Benachrichtigungen
Zurück zum Healio
Zurück zu Healio
Eine 63-jährige Frau stellte sich der Klinik zur Beurteilung der Sehbehinderung vor. Sie hatte sich einer ereignislosen Kataraktoperation unterzogen, bei der ungefähr 3 Monate zuvor in jedem Auge in unserer Einrichtung eine +25-D-dreiteilige Acryl-Intraokularlinse platziert wurde., Das Brechungsziel für beide Augen war Emmetropie. Da die Patientin nicht vor Ort lebte, wurde ihre postoperative Versorgung von ihrem überweisenden Augenarzt übernommen.
Obwohl die Genesung als ereignislos gemeldet wurde, waren sowohl der Arzt als auch der Patient über ein schlechteres visuelles Ergebnis als erwartet mit dem linken Auge besorgt. Der Patient beschrieb ein gut geheiltes, bequemes rechtes Auge. Sie war glücklich mit der visuellen Verbesserung, die sie dort erreichte. Das linke Auge beschrieb sie jedoch als Sehschwäche, die sich im Laufe der Zeit weiter verschlechtert hatte.,
präsentieren Ihre Sehschärfe mit einer aktualisierten Spektakel Rezept (die geschrieben wurde 1 Monat nach der Operation) war 20/20 OD und 20/50 OS. Die Gläser Rezept 0,50 D -1.00 D x 180 OD und -1.50 D -0.75 D x 175 OS. Unkorrigierte Acuitäten waren 20/25 OD und 20/200 OS. Pinhole tests ergab 20/20 OU sehschärfe, und autorefraktion zeigte 0,50 D -1.00 D x 168 zu 20/20 OD und -2,50 D -1.00 D x 170 zu 20/30 OS.
Der Eingangstest, bestehend aus Pupillen, extraokularer Muskelfunktion und Konfrontationsfeldern, war bei beiden Augen normal., IOP durch iCare Tonometrie war 12 mm Hg OU.

Erweiterte Spaltlampenuntersuchung des rechten Auges zeigte ein normal geheiltes postoperatives Auge mit gesunden vorderen und hinteren Strukturen und einem gut positionierten und klaren dreiteiligen IOL Das linke Auge war ebenfalls grob normal. Das Auge war weiß und ruhig; Hornhaut, Nerven und Netzhaut erschienen alle normal; und das IOL war eine klare dreiteilige Linse, gut zentriert, ohne hintere Kapseltrübung.
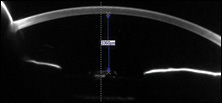
Es gab jedoch einen signifikanten Unterschied zwischen den beiden Augen in der Tiefe der Vorderkammer., Dies war deutlich sichtbar auf Spaltlampe Prüfung und auch messbar mit Biometrie. Pentacam (Oculus) zeigte eine wässrige Tiefe (Tiefe vom Hornhautendothel zur Frontlinse) von 3.360 m OD und 2.290 m OS – präoperativ war die wässrige Tiefe symmetrisch bei 2.130 m und 2.230 m.
Was ist Ihre Diagnose?,
Während das zystoide Makulaödem (CME) in diesem Zeitraum nach dem Katarakt auf der Differentialliste für die Verringerung der Sehschärfe stehen würde, die Tatsache, dass dieser Patient dies immer noch gut korrigiert, aber das Potenzial dafür eliminiert, und CME sollte die Tiefe der Vorderkammer nicht beeinflussen.
Um unsere Diagnose zu stellen, müssen wir folgende Fragen beantworten: Warum hat die Patientin eine unbeabsichtigte und sich verschlechternde Myopie im linken Auge (wie die fortgesetzte kurzsichtige Verschiebung nach ihrer postoperativen Brillenverordnung belegt)?, Warum hat sie eine schmale Vorderkammer am linken Auge relativ zur rechten, wenn präoperative Maßnahmen Symmetrie nahelegen? Sind diese beiden Erkenntnisse miteinander verbunden?

Fokus auf Vorderkammer
Die Aufmerksamkeit auf die Vorderkammer ist wirklich die Schlüsselkomponente und kann unsere klinische Untersuchung weiterleiten, da die Quellen der flachen Vorderkammer nach einer Kataraktoperation ziemlich begrenzt sind., Die Wirkung der Kataraktoperation auf die Vorderkammertiefe sollte fast universell sein Vertiefung, da die dickere kataraktöse natürliche Linse durch eine dünnere Profil-IOL ersetzt wird. Diese Änderung ermöglicht es der Irisebene, sich posterior abzusetzen und die Vorderkammer zu öffnen.
Es gibt drei Ausnahmen von dieser Regel. Die häufigste Ausnahme ist, wenn zu Beginn des postoperativen Verlaufs ein signifikantes Wundleck auftreten würde. Während die Kammertiefe bei leichten Wundlecks stabil bleibt, verursachen schwere eine Abflachung., Wundlecks dieser Art sind nach modernen ereignislosen Kataraktoperationen selten und sowohl bei Seidel-Tests als auch bei IOP, die im Falle einer flachen/flachen Vorderkammer nahe 0 liegen, relativ leicht zu identifizieren. Denken Sie daran, dass in unserem Fall die Kammer gebildet wurde, sie war nur flach relativ zum anderen Auge.
Als nächstes kann ein bösartiges Glaukom oder eine wässrige Fehlleitung während einer Kataraktoperation selten auftreten und sich im frühen postoperativen Verlauf manifestieren., Diese Augen werden extrem flache zentrale Vorderkammern und stark erhöhte IOPs haben; Dem gleichen grundlegenden Trend folgend wären diese Augen mit einer mediationsinduzierten vorderen Rotation des Ziliarkörpers, wie sie gelegentlich bei Verwendung des antikonvulsiven Topiramats auftritt. Ferner wird in beiden Fällen, da das IOL entweder durch posterioren Glaskörperdruck oder vordere Bewegung des Ziliarkörpers nach vorne verschoben wurde, eine kurzsichtige Verschiebung auftreten: Je weiter die Linse oder das IOL nach vorne sitzt, desto effektiver wird Myopie induziert., Die Untersuchung des Patienten mit malignem Glaukom oder vorderer Rotation des Ziliarkörpers zeigt keine besondere anatomische Störung, außer der Abflachung der peripheren und zentralen Vorderkammer und des hohen IOP, die je nach Ausmaß auch Hornhautödeme hervorrufen kann.

Die letzte Quelle für die Abflachung der Vorderkammer bei einem Postkataraktpatienten ist ein Phänomen, das in der Optometrie selten diskutiert wird: Kapseldehnungssyndrom. Das Kapseldehnungssyndrom tritt auf, wenn Flüssigkeit den Raum zwischen der hinteren IOL und der hinteren Kapsel (PC) ausfüllt. In den meisten Fällen kollabiert dieser Raum in den ersten Tagen postoperativ und führt zu einem PC, der in direktem Kontakt mit dem IOL steht. Gelegentlich bleibt jedoch Flüssigkeit im Raum gefangen und klärt sich nicht., Nach meiner Erfahrung führt die häufigste Art der Kapseldehnung dann dazu, dass diese stagnierende Flüssigkeit mit der Zeit trüb und trüb wird, was dann grob die Auswirkungen der hinteren Kapseltrübung widerspiegelt. Gelegentlich wird jedoch kontinuierlich Flüssigkeit in diesen Raum eingeführt, entweder über einen Falltürmechanismus durch den Ziliarprozess oder durch die Produktion von Flüssigkeit aus zurückgehaltenem Linsenmaterial in der Kapsel selbst, was zu einer kontinuierlichen, heimtückischen Ausdehnung dieser eingeschlossenen Flüssigkeit und anschließender Ballonbildung des Raums zwischen IOL und PC führt., Bei einem gewissen Schwellenwert kann sich der PC nicht leicht weiter in den Glaskörper ausdehnen, und der IOL wird durch den intrakapsulären Druck nach vorne getrieben.
Wie beim malignen Glaukom führt diese vordere Verschiebung der Linse zu einer kurzsichtigen Verschiebung. Das Ausmaß der erzeugten Kurzsichtigkeit wird sowohl durch die IOL-Leistung als auch durch den Abstand bestimmt, den sie von der beabsichtigten Linsenposition entfernt; Eine durchschnittliche +20 D-Linse erzeugt etwa 2 D Fehler für jeden Millimeter, den sie verschoben wird., Selten, wenn der Prozess weiter fortschreitet, kann ein asymmetrischer Anstieg des IOP durch Verengung der Kammer oder Pigmentdispersion durch IOL/Iris-Spreuung auftreten.
Einfache Diagnose
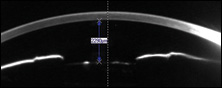
In unserem Fall besteht der Hauptverdacht angesichts der gesamten Konstellation der Befunde darin, dass es sich um ein Kapseldehnungssyndrom handelt, ein Phänomen, das bei Verdacht leicht zu diagnostizieren ist, aber auch unglaublich leicht zu übersehen ist, wenn Sie sich dessen nicht bewusst sind. Dies liegt daran, dass in markierten Fällen die hintere Kapsel so weit in den Glaskörper getrieben wird, dass sie beim Betrachten des IOL nicht sichtbar ist., Dies kann den Kliniker dazu bringen zu glauben, dass die Kapsel klar und normal an Ort und Stelle ist. Wenn Sie jedoch Ihren Spaltstrahl weiter nach vorne in den Glaskörper drücken, stoßen Sie auf die aufgeblähte Oberfläche der hinteren Kapsel und können sie identifizieren, in welchem Fall die Diagnose gestellt wird.

Der Schlüssel zu dieser Diagnose einer Kapseldehnung ist also das Bewusstsein für den Zustand und der Verdacht, dass Sie damit umgehen könnten. Dies wird Ihre Spaltlampenuntersuchung zu einem Teil des Auges führen, der selten direkt beurteilt wird, dem mittleren Glaskörper.
Das Management dieser Patientin
Im Fall unserer Patientin war die Kapseldehnung die Diagnose, wie die Ballonfahrt ihrer hinteren Kapsel bestätigte. Die Behandlung dieses Zustands ist eine der schnellsten und befriedigendsten in der gesamten Augenpflege, eine YAG-Kapsulotomie., Die einfache Durchführung eines YAG an einer aufgeblähten hinteren Kapsel führt zu einem sofortigen Austritt von Flüssigkeit aus diesem Raum, einem Zusammenbruch des Kapselballons, einem hinteren Absetzen des IOL und einer anschließenden Regression der Myopie. In einigen Augen wird diese Reduktion über mehrere Minuten auftreten. In anderen Fällen kann es eine Woche dauern, aber in allen Fällen ist YAG eine definitive Behandlung und bietet eine relativ schnelle Lösung. In solchen Fällen wird normalerweise eine kleine Kapselöffnung erzeugt, da die Endergebnisgröße, die an der IOL anliegt, aufgrund redundanter Kapsel unvorhersehbar ist., Diese kleinere Öffnung kann bei Bedarf immer später erweitert werden.
Bei der einwöchigen Nachuntersuchung unserer Patientin war ihre unkorrigierte Sehschärfe auf 20/30 zurückgekehrt, ihre Autorefraktion betrug -0,75 DS und ihre Symptome einer verschwommenen Sicht hatten sich aufgelöst. Die Scheimpflug-Bildgebung zeigte eine wässrige Tiefe von 3.160 m. Die Spaltlampenuntersuchung zeigte eine merkliche Vertiefung der Vorderkammer. Die hintere Kapsel hatte sich zusammengezogen, um das IOL zu kontaktieren., Radiale „Dehnungsstreifen“ waren auf der Kapsel aufgrund eines plötzlichen Zusammenbruchs der Ballonkapsel nach YAG erkennbar, die für den Patienten nicht störend waren, aber mit einem weiteren YAG-Laser entfernt werden konnten, wenn sie dies taten.
Wie bei vielen Erkrankungen ist der Schlüssel zur Diagnose einer Kapseldehnung der Verdacht, dass sie vorliegt. Wenn Sie es auf Ihrem Differential für postoperative Myopie und postoperative asymmetrische Flachheit der Vorderkammer halten, werden Sie die Diagnose nicht verpassen.,
Weitere Informationen:
Aaron Bronner, OD, ist Optiker am Pacific Cataract and Laser Institute in Kennewick, Kalifornien. Er kann erreicht werden unter [email protected].
Herausgegeben von Leo P. Semes, OD, FAAO, a Primary Care Optometry News Editorial Board member. Er kann erreicht werden unter [email protected].,
Lesen Sie mehr über:
Abonnieren
Klicken Sie hier, um E-Mail-Benachrichtigungen zu verwalten
Klicken Sie Hier, um zu Verwalten, E-Mail-Benachrichtigungen
Zurück zum Healio
Zurück zu Healio