
Publicado por:

subscrever
Clique aqui para gerenciar alertas de E-mail
De Volta ao Healio
Back to Healio
uma mulher de 63 anos apresentada à clínica para avaliação da visão reduzida. Ela tinha sido submetida a uma cirurgia de catarata sem incidentes durante a qual uma lente acrílica intraocular +25-D de três peças foi colocada em cada olho em nossas instalações aproximadamente 3 meses antes., O alvo refrativo para ambos os olhos foi emmetropia. Como a paciente não vivia localmente, seus cuidados pós-operatórios foram prestados por seu optometrista referencial.apesar de a recuperação ter sido notificada como sem acontecimentos, com a cicatrização ocular normal, tanto o médico como o doente estavam preocupados com um resultado visual inferior ao esperado com o olho esquerdo. O paciente descreveu um olho direito bem curado e confortável. Ela estava feliz com a melhoria visual que alcançou lá. O olho esquerdo, no entanto, ela descreveu como tendo má visão, que tinha continuado a deteriorar horas extras.,
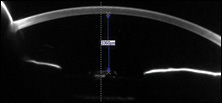
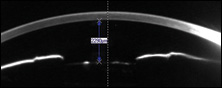
sua acuidade de apresentação Com uma receita de óculos atualizada (que foi escrito 1 mês após a cirurgia) foi 20/20 OD e 20/50 OS. A prescrição de óculos foi de 0,50 D-1.00 D x 180 OD e -1.50 D-0,75 D x 175 OS. As acuidades não corrigidas foram de 20/25 OD e 20/200 OS. Os testes em Pinhole renderam uma acuidade visual de 20/20 OU, e a autorefração mostrou 0,50 D -1.00 D x 168 a 20/20 OD e -2.50 D -1.00 D x 170 a 20/30 OS.teste de entrada consistindo de pupilas, função muscular extraocular e campos de confronto foi normal em ambos os olhos., O PII da iCare tonometry era de 12 mm Hg OU.

Dilatada exame de lâmpada de fenda no olho direito mostrou normalmente curado pós-operatório olhos saudáveis anterior e posterior estruturas e um bem-posicionado e clara de três peças IOL O olho esquerdo também foi grosseiramente normal. O olho era branco e silencioso; córnea, nervo e retina todos pareciam normais; e o IOL era uma lente de três peças clara, bem centrada, sem opacificação capsular posterior.no entanto, houve uma diferença significativa entre os dois olhos na profundidade da câmara anterior., Isto foi claramente visível no exame de lâmpada de fenda e também mensurável com biometria. Pentacam (Oculus) mostrou uma profundidade aquosa (profundidade do endotélio da córnea até a lente anterior) de 3,360 m de densidade e 2,290 m de OS – pré-operatório, a profundidade aquosa era simétrica a 2,130 m e 2,230 M.
Qual é o seu diagnóstico?,
Enquanto cystoid edema macular (CME) seria o diferencial lista de acuidade visual, redução neste período de tempo após a catarata, o fato de que este paciente ainda corrige bem a todos, mas elimina o potencial para isso, e a CME não deve afetar a profundidade da câmara anterior.
para fazer o nosso diagnóstico precisamos responder às seguintes perguntas: Por que o paciente tem miopia não intencional e piora no olho esquerdo (como evidenciado pela mudança miópica contínua após a prescrição de óculos pós-operatórios foi dispensada)?, Porque é que ela tem uma câmara anterior estreita no olho esquerdo em relação à direita quando medidas pré-operatórias sugeriram simetria? Estas duas descobertas estão ligadas?

Foco na câmara anterior
a Atenção para a câmara anterior é realmente o componente de chave e pode guiar nossos exame clínico ainda, como fontes de águas rasas da câmara anterior após a cirurgia de catarata são bastante limitadas., O efeito da cirurgia da catarata na profundidade da câmara anterior deve ser quase universal, uma vez que a lente natural catarata mais espessa é substituída por um IOL de perfil mais fino. Esta mudança permite que o plano da íris se instale mais posteriormente e abre a câmara anterior.existem três exceções a esta regra. A exceção mais comum é se no início do curso pós-operatório haveria uma fuga significativa de ferida. Enquanto a profundidade da Câmara permanecerá estabelecida com pequenas fugas de feridas, as graves causarão achatamento., Vazamentos de feridas tão proeminentes são raros após a moderna cirurgia de catarata e são relativamente facilmente identificados, tanto com testes de Seidel e com a pio, que no caso de uma câmara anterior plana/rasa será perto de 0. Lembre-se que, no nosso caso, a câmara foi formada, era apenas superficial em relação ao outro olho.em seguida, glaucoma maligno ou desvio aquoso raramente podem ocorrer durante a cirurgia da catarata e manifestar-se no início do pós-operatório., Estes olhos terão câmaras anteriores centrais extremamente rasas e IOPs altamente elevados; seguindo a mesma tendência básica seriam aqueles olhos com uma rotação anterior induzida pela mediação do corpo ciliar, tal como o que ocasionalmente ocorre com o uso do topiramato anticonvulsivante. Além disso, em ambos os casos, porque o IOL foi deslocado para a frente por pressão vítrea posterior ou movimento anterior do corpo ciliar, uma mudança miópica resultará: quanto mais para frente a lente ou o IOL se senta, mais efetivamente miopia é induzida., Examinando o paciente com glaucoma maligno ou rotação anterior do corpo ciliar não revelará nenhuma ruptura anatômica especial além de escurecimento tanto da câmara anterior periférica e central e alta pio, que, dependendo de sua extensão, pode gerar edema da córnea também.

A última fonte para a câmara anterior achatamento em uma postcataract paciente é um fenômeno que raramente é discutido em optometria: distensão capsular síndrome. A síndrome de distensão Capsular ocorre quando o fluido preenche o espaço entre o IOL posterior e a cápsula posterior (PC). Na maioria dos casos, este espaço colapsa durante os primeiros dias pós-operatórios e resulta em um PC que está em contato direto com o IOL. Ocasionalmente, no entanto, o fluido permanece preso no espaço e não limpa., Na minha experiência, o tipo mais comum de distensão capsular, em seguida, resulta como este fluido estagnado torna-se turvo e nublado ao longo do tempo, que, em seguida, espelha aproximadamente os efeitos da opacificação capsular posterior. Ocasionalmente, no entanto, o fluido é continuamente introduzido neste espaço, seja através de um mecanismo de alçapão através do processo ciliar ou através da produção de fluido a partir de material de lente retida na própria cápsula, o que resulta em uma contínua e insidiosa expansão deste fluido preso e subsequente baloneamento do espaço entre o IOL e o PC., Em algum nível limiar, o PC não pode facilmente expandir-se mais para o vítreo, e o IOL é impulsionado pela pressão intracapsular.tal como com glaucoma maligno, Esta deslocação anterior da lente resulta numa deslocação miópica. A extensão da miopia gerada é determinada tanto pela potência IOL quanto pela distância que é deslocada da posição da lente pretendida; uma lente média +20 D irá gerar cerca de 2 D de erro para cada milímetro que é deslocado., Raramente, se o processo progride mais, pode ocorrer um aumento assimétrico na pio do estreitamento da câmara ou dispersão de pigmentos da chaffagem IOL/iris.
Fácil diagnóstico
No nosso caso, a principal suspeita, dada a toda a constelação de achados, é que este é um caso de distensão capsular síndrome, um fenômeno que é fácil de diagnosticar se você suspeitar de ti, mas também incrivelmente fácil de ignorar se você não tem conhecimento dele. Isto é porque em casos marcados a cápsula posterior será conduzido tão longe para o vítreo que não será visível como você olhar para o IOL., Isto pode levar o clínico a acreditar que a cápsula é clara e no lugar como normal. No entanto, se você empurrar seu feixe de fenda mais adiante para o vítreo, você vai encontrar a superfície balonizada da cápsula posterior e ser capaz de identificá-lo, caso em que o diagnóstico é feito.

assim, a chave para este diagnóstico de distensão capsular é a consciência da condição e uma suspeita de que você pode estar lidando com ela. Isto irá conduzir o seu exame de lâmpada de fenda para uma parte do olho que é raramente avaliado diretamente, o meio vítreo.no caso do paciente, a distensão capsular foi o diagnóstico, como confirmado pelo balonismo da cápsula posterior. O tratamento desta condição é um dos mais rápidos e mais satisfatórios em todos os cuidados oculares, uma Capsulotomia YAG., Simplesmente executar um YAG em uma cápsula posterior distendida resultará na saída imediata de fluido deste espaço, um colapso do Balonismo capsular, posterior fixação do IOL e uma regressão subsequente da miopia. Em alguns olhos esta redução ocorrerá ao longo de vários minutos. Em outros, pode levar uma semana, mas, em todos os casos, YAG é um tratamento definitivo e fornece uma resolução relativamente rápida. Em casos como estes, uma pequena abertura capsular é geralmente produzida, como o tamanho do resultado final que abuts para o IOL é imprevisível devido à cápsula redundante., Esta abertura menor pode sempre ser expandida mais tarde, se necessário.no seguimento de 1 semana da doente, a acuidade não corrigida voltou a 20/30, a auto-acção foi-0, 75 DS e os sintomas de visão turva tinham desaparecido. A imagem de Scheimpflug mostrou uma profundidade aquosa de 3.160 m. O exame Da Lâmpada De Fenda mostrou um aprofundamento apreciável da câmara anterior. A cápsula posterior contraiu-se para entrar em contacto com o IOL., As “estrias” radiais eram aparentes na cápsula devido ao colapso repentino da cápsula após YAG, que não eram incómodas para o paciente, mas podiam ser removidas com mais laser YAG se se tornassem assim.
Como em muitas condições, a chave para diagnosticar distensão capsular é uma suspeita que pode estar presente. Se o mantiver no seu diferencial para miopia pós-operatória e shallowing assimétrico pós-operatório da câmara anterior, não perderá o diagnóstico.,Aaron Bronner, OD, é um optometrista do Pacific Cataract and Laser Institute em Kennewick, Wash. Ele pode ser alcançado em [email protected] Edited by Leo P. Semes, OD, FAAO, a Primary Care Optometry News Editorial Board member. Ele pode ser alcançado em [email protected].,
Leia mais sobre:
subscrever
Clique aqui para gerenciar alertas de E-mail
De Volta ao Healio
Back to Healio