Skomentuj
Vikram Sinai Talaulikar MD, MRCOG
University College Hospital, London UK
Anemia w ciąży jest zdefiniowana jako stężenie hemoglobiny poniżej 110 g/L (mniej niż 11 g/dL) we krwi żylnej. Dotyka ponad 56 milionów kobiet na całym świecie, z czego dwie trzecie z nich pochodzi z Azji. Chociaż częściej występuje w krajach o słabszych zasobach, dotyczy to również kobiet z krajów rozwiniętych. Kobiety zarówno z obszarów wiejskich, jak i miejskich są w trudnej sytuacji., Globalna częstość występowania niedokrwistości w ciąży szacuje się na około 41,8%, wahając się od niskiego 5,7% w USA do wysokiego 75% w Gambii. Duża liczba kobiet z krajów o słabszych zasobach rozpoczyna ciążę z niedokrwistością z niedoboru żelaza i / lub wyczerpanymi zapasami żelaza. Anemia jest główną przyczyną lub jedyną przyczyną 20-40% zgonów matek.
wpływ anemii na matkę
kobiety z łagodną lub umiarkowaną anemią często wykazują tendencję do bezobjawowości, a niedokrwistość wykrywana jest tylko na badaniach przesiewowych., Jak anemia postępuje, objawy zmęczenia, drażliwość, uogólnione osłabienie, duszność, częste bóle gardła, bóle głowy (czołowe), łamliwe paznokcie, PICA (nietypowe pragnienie), zmniejszenie apetytu i dysfagia (ze względu na postricoid przełyku sieci) mogą wystąpić. Kliniczne objawy niedokrwistości obejmują bladość, niebieska twardówka, Blade spojówki, zmiany skóry i paznokci, obrzęk nóg, zmiany dziąseł i języka( zapalenie języka i zapalenie jamy ustnej), tachykardia i szmery czynnościowe serca .,
wpływ niedokrwistości w ciąży
Anemia zwiększa ryzyko okołoporodowe dla matek i noworodków; i zwiększa ogólną śmiertelność niemowląt. Szanse na ograniczenie wzrostu płodu i niską masę urodzeniową są potrojone. Szanse na przedwczesne poród są ponad dwukrotnie większe. Nawet umiarkowany krwotok u anemicznej kobiety w ciąży może być śmiertelny.
wpływ anemii na płód i noworodków
podstawową zasadą biologii żelaza płodu / noworodka jest to, że żelazo jest nadawane priorytetowo czerwonym krwinkom kosztem innych tkanek, w tym mózgu., Gdy podaż żelaza nie spełnia zapotrzebowania na żelazo, mózg płodu może być zagrożony, nawet jeśli niemowlę nie jest anemiczne. Chociaż niedobór dietetyczny może być czynnikiem przyczyniającym, etiologia zdecydowanej większości przypadków niedokrwistości z niedoboru żelaza w niemowlęctwie i dzieciństwie jest niedokrwistość z niedoboru żelaza u matki w ciąży. Niedokrwistość niekorzystnie wpływa na sprawność poznawczą, zachowanie i wzrost fizyczny niemowląt, dzieci w wieku przedszkolnym i szkolnym. Niedokrwistość obniża stan odpornościowy i zwiększa zachorowalność na infekcje we wszystkich grupach wiekowych., Niekorzystnie wpływa na wykorzystanie źródeł energii przez mięśnie, a tym samym na wydolność fizyczną i wydajność pracy młodzieży i dorosłych.
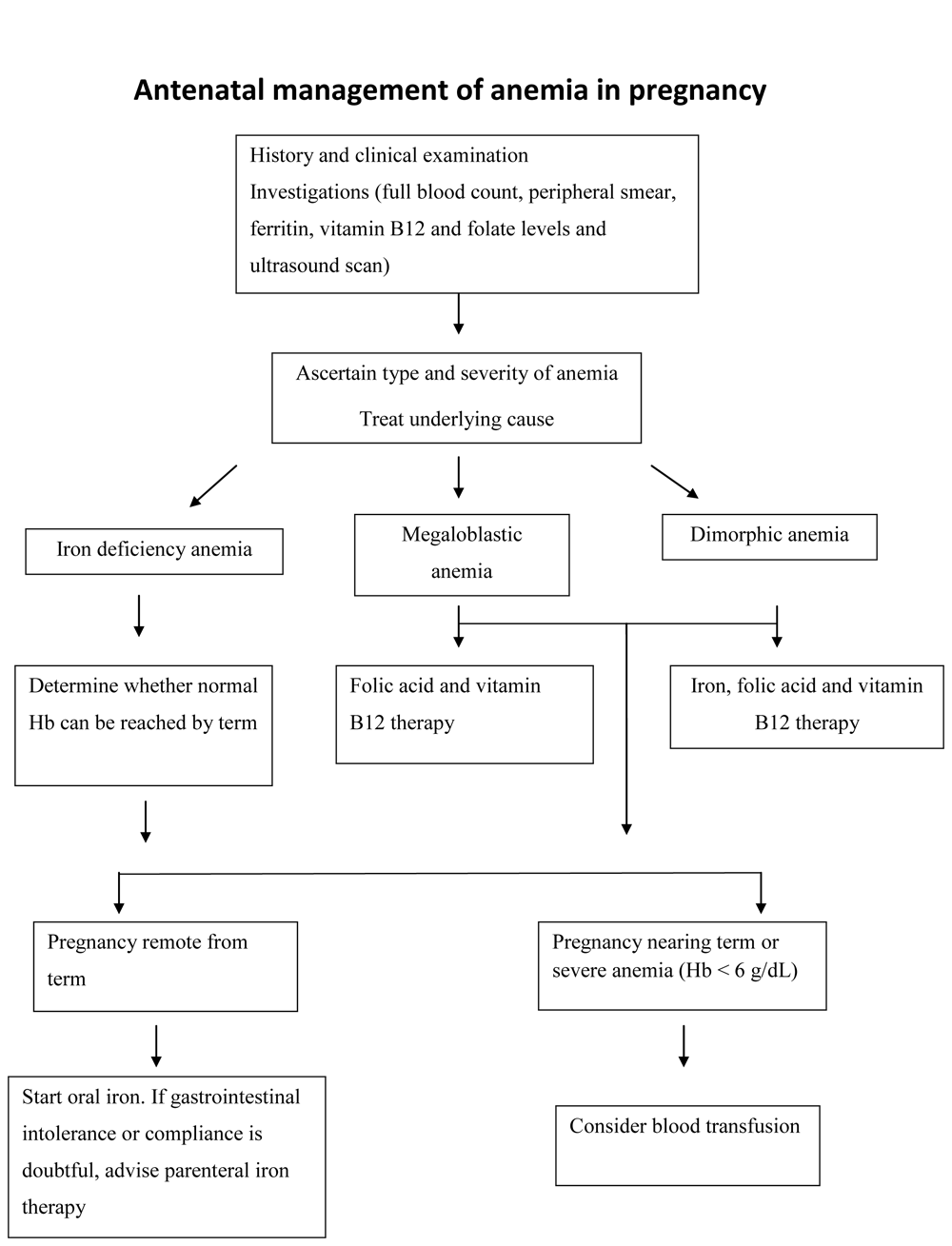
rozpoznanie niedokrwistości w ciąży
może to sugerować objawy i objawy kliniczne. Hemoglobina (Hb) 11 g/dL lub hematokryt
przyczyny niedokrwistości w ciąży
fizjologiczna adaptacja w ciąży prowadzi do fizjologicznej niedokrwistości w ciąży. Dzieje się tak dlatego, że rozszerzenie objętości osocza jest większe niż wzrost masy krwinek czerwonych (RBC), co powoduje hemodilucję., Prawidłowa ciąża zwiększa zapotrzebowanie na żelazo 2-3 razy i kwas foliowy 10-20 razy.Główne przyczyny niedokrwistości to:
- niedobory żelaza, kwasu foliowego i witaminy B12
- ostra lub przewlekła utrata krwi (krwawienie z przewodu pokarmowego/ciężkie okresy)
- infekcje – malaria, HIV
- choroby przewlekłe – nerki, nowotwory
- pasożyty
- niedokrwistość hemolityczna – leki, wrodzone
- hemoglobinopatie – sierpowata, talasemia
- niedokrwistość z niedoborem erytropoetyny
- ciężka lub postępująca niedokrwistość z niedoboru żelaza
- Świadkowie Jehowy lub inna odmowa transfuzji krwi
- łożysko previa (lub łożysko accreta)
- pacjenci Przedoperacyjni i pooperacyjni
- krwiodawstwo autologiczne
- hemoglobinopatie.
ul
anemia z niedoboru żelaza (Ida) jest najczęstszą (90%) przyczyną niedokrwistości w ciąży., IDA jest związana ze zwiększoną zachorowalnością i śmiertelnością matek i okołoporodowych oraz długotrwałymi działaniami niepożądanymi u noworodków. Szacuje się, że ciężarna kobieta o masie ciała 55 kg potrzebuje około 1000 mg żelaza przez całą ciążę. Szacuje się, że dobowe zapotrzebowanie na żelazo u ciężarnej kobiety o masie ciała 55 kg zwiększa się z około 0, 8 mg w pierwszym trymestrze do 4-5 mg w drugim trymestrze i >6 mg w trzecim trymestrze. Kobiety w ciąży potrzebują żelaza, aby pokryć swoje podstawowe straty, zwiększyć masę RBC i zapotrzebowanie na jednostkę fetoplacental., Wymóg ten nie jest spełniany przez samą żywność w krajach rozwijających się, a doustna suplementacja żelaza jest uzasadniona.
zapobieganie anemii w ciąży
poradnictwo przed ciążą, porady dietetyczne i terapia są bardzo ważne dla zapewnienia najlepszych wyników ciąży. Zaleca się sprawdzenie pełnej morfologii krwi podczas wizyty rezerwacyjnej w ciąży i powtórzenie jej w 28 tygodniu w celu wykrycia niedokrwistości. U matek wysokiego ryzyka i ciąż mnogich, dodatkowa kontrola hemoglobiny powinna być wykonywana w najbliższym czasie., Porady dietetyczne powinny być udzielane wszystkim matkom w celu poprawy spożycia i wchłaniania żelaza z pożywienia.
bogate źródła żelaza obejmują żelazo hemu (w mięsie, drobiu, rybach i żółtku jaja), suche owoce, ciemnozielone warzywa liściaste (szpinak, fasola, rośliny strączkowe, soczewica) i żelazo wzmocnione zboża. Używanie żeliwnych naczyń do gotowania i przyjmowania żelaza z witaminą C (sok pomarańczowy) może poprawić jego spożycie i wchłanianie. Niektórych pokarmów, które mogą hamować wchłanianie żelaza, nie należy przyjmować z pokarmami bogatymi w żelazo., Należą do nich polifenole( w niektórych warzywach, kawie), garbniki (w herbacie), fityniany (w otrębach) i wapń (w produktach mlecznych). Cotygodniowe podawanie żelaza (60 mg) i kwasu foliowego (2,8 mg) należy okresowo podawać wszystkim kobietom miesiączkującym, w tym młodzieży, w społecznościach, w których IDA jest uważana za problem.
zwiększone spożycie żelaza, leczenie podstawowych warunków, takich jak odrobaczanie (terapia przeciw robakom) są ważnymi środkami zapobiegawczymi. Kobiety w ciąży potrzebują żelaza, aby pokryć swoje podstawowe straty, zwiększyć masę RBC i zapotrzebowanie na jednostkę fetoplacental., Niedobory witaminy B12 i kwasu foliowego w ciąży są rzadkie i mogą być wynikiem nieodpowiedniego spożycia w diecie, przy czym te ostatnie są bardziej powszechne. Witaminy te odgrywają ważną rolę w embriogenezie, a zatem wszelkie względne niedobory mogą prowadzić do wad wrodzonych. Znalezienie przyczyny jest kluczowe dla zarządzania tymi niedociągnięciami. Z perspektywy noworodka opóźnione zaciskanie pępowiny przy porodzie (o 1-2 min) jest ważnym krokiem w zapobieganiu anemii noworodkowej.,
leczenie niedokrwistości
korekta niedoboru żelaza w ciąży polega na odpowiedniej diecie i doustnej suplementacji żelaza. Dobowe doustne podawanie żelaza (60 mg) i kwasu foliowego (4 mg) należy rozpocząć tak szybko, jak to możliwe, wraz ze zmianą sposobu komunikowania się, gdy kobieta zajdzie w ciążę, i kontynuować do 6 miesięcy po porodzie. U kobiet bez IDA dawkę żelaza można zmniejszyć do 30 mg. Celem jest osiągnięcie hemoglobiny co najmniej 10 g/dL w okresie. Wybór preparatu żelaza opiera się w dużym stopniu na tolerancji pacjenta., Zaleca się przyjmowanie żelaza z sokiem pomarańczowym w celu zwiększenia jego wchłaniania. Doustne sole żelaza są leczeniem z wyboru (sole żelaza są mniej dobrze wchłaniane). Siarczan żelaza 200 mg 2-3 razy na dobę (każda tabletka dostarcza 60 mg pierwiastkowego żelaza) jest najczęściej stosowanym preparatem. Alternatywne preparaty obejmują glukonian żelaza i fumaran żelaza. W pierwszym tygodniu po rozpoczęciu leczenia żelazem często nie obserwuje się wzrostu stężenia hemoglobiny, ale obserwuje się retikulocytozę., Poziom hemoglobiny zwykle zaczyna rosnąć w drugim tygodniu, a oczekiwana poprawa hemoglobiny wynosi około 1 g/dL na tydzień. Częste działania niepożądane terapii żelazem obejmują nudności, zaparcia i czasami biegunka (zmniejszona przez przyjmowanie tabletek po posiłkach).
żelazo pozajelitowe jest wymagane u osób nie tolerujących żelaza w postaci doustnej lub wymagających szybkiej korekty niedokrwistości (ciężkiej niedokrwistości w ostatnim miesiącu ciąży) i u których leczenie doustne zakończyło się niepowodzeniem. Żelazo pozajelitowe można podawać domięśniowo (im.) lub dożylnie (IV.)., Głównymi wadami drogi IM są ból, barwienie skóry, bóle mięśni, bóle stawów i ropień iniekcyjny. Żelazo można podawać dożylnie w postaci wlewu całkowitej dawki; jednak należy zachować szczególną ostrożność, ponieważ może wystąpić anafilaksja. Dekstran żelaza i preparaty polimaltozy żelaza mogą być stosowane zarówno drogą IM jak i IV. Dwa nowsze preparaty IV-sacharoza żelaza i glukonian żelaza są związane ze zmniejszonymi efektami ubocznymi. Każda ampułka z żelazną sacharozą zawiera żelazo sacharozę w ilości odpowiadającej 50 mg żelaza pierwiastkowego., Żelazo sacharoza może być podana nierozcieńczona w powolnym wstrzyknięciu dożylnym z szybkością 1 mL (20 mg żelaza) na minutę, nieprzekraczającą 100 mg żelaza na wstrzyknięcie. Może być również podawany we wlewie dożylnym. Infuzję należy podawać jak co 2,5 mL sacharozy żelaza rozcieńczonej wyłącznie w maksymalnie 100 mL 0,9% NaCl (soli fizjologicznej), bezpośrednio przed infuzją. Roztwór należy podawać we wlewie z szybkością 100 mg / 15 minut. Niezużyty rozcieńczony roztwór należy wyrzucić.,
transfuzję krwi należy rozważyć, gdy pacjent uległ dekompensacji z powodu spadku stężenia hemoglobiny i wymaga szybszego wzrostu stężenia hemoglobiny. Przetoczenie krwinek czerwonych może być wskazane u kobiet w ciąży z ciężką niedokrwistością (Hb 6 g/dL lub mniej) blisko porodu lub mniej niż 8 g/dL, jeśli u nich występuje zwiększone ryzyko utraty krwi podczas porodu.
niedobór kwasu foliowego występuje w 5% przypadków niedokrwistości w ciąży. Jest to związane z niedokrwistością hemolityczną, hemoglobinopatie, leki przeciwpadaczkowe i złe odżywianie. Dawka 5 mg doustnego kwasu foliowego na dobę jest zalecana do korekty niedokrwistości., W przypadku niedoboru witaminy B12 w leczeniu niedokrwistości zaleca się podawanie pozajelitowe 250 µg cynakobalaminy co tydzień. W przypadku ciężkiej niedokrwistości w najbliższym czasie – codziennie witaminę B12 w dawce 100 µg należy podawać przez tydzień.
Zarządzanie podczas porodu
krew krzyżowa powinna być dostępna w razie potrzeby w przypadku znacznego krwotoku w momencie porodu. Ścisła aseptyka jest bardzo ważna. W przypadku ciężkiej niedokrwistości z zastoinową niewydolnością serca przeciwwskazane jest aktywne leczenie trzeciego stopnia (z ergometryną metylową).,
postępowanie poporodowe
należy ściśle monitorować objawy dekompensacji, zakażenia lub zakrzepicy. Należy zapewnić odpowiednią tromboprofilaksję i środki antykoncepcyjne oraz kontynuować suplementację hematyną.,
ostatnie postępy w leczeniu niedokrwistości
erytropoetyny są nowym lekiem stosowanym w leczeniu niedokrwistości w następujących sytuacjach:
Erytropoetyna zyskuje na popularności jako opcja terapeutyczna w ciąży i okresie poporodowym., Potrzebne są dalsze badania w celu ustalenia standardowej dawki i odstępu między dawkami.
Czytaj dalej
- Światowa Organizacja Zdrowia. Stoltzfus R, Dreyfuss M. wytyczne dotyczące stosowania suplementów żelaza w zapobieganiu i leczeniu niedokrwistości z niedoboru żelaza. Międzynarodowa międzynarodowa grupa Konsultacyjna ds. anemii żywieniowej (INACG). www.who.int/nutrition/publications/micronutrients/guidelines_for_Iron_supplementation.pdf
- Goonewardene M, Shehata M, Hamad A. niedokrwistość w ciąży. Best Pract Res Clin Obstet Gynaecol 2012; 26:3-24.
- , P101 powstrzymuje rosnącą falę niedokrwistości z niedoboru żelaza w ciąży: czy dożylna sacharoza żelaza jest realną alternatywą dla nieudanego programu suplementacji żelaza i kwasu foliowego w Indiach? Int J Gynecol Obstet 01/2009; 107.